Перейти к:
Эпидемиологическая характеристика рака молочной железы на территории Воронежской области за период 2015–2019 гг.
https://doi.org/10.35627/2219-5238/2023-31-4-40-46
Аннотация
Введение. Рак молочной железы – ведущее онкологическое заболевание среди женщин всего мира. Показатели заболеваемости неуклонно растут в глобальных масштабах, в Российской Федерации женщины с онкологией молочной железы составляют наибольшую часть от всех онкологических больных.
Цель исследования: анализ заболеваемости раком молочной железы в Воронежской области за период с 2015 по 2019 год.
Материалы и методы. Материалом послужили форма статистической отчетности № 7 «Сведения о злокачественных новообразованиях» за период с 2015 по 2019 г., статистический бюллетень «Численность населения Воронежской области по полу и возрастным группам». В исследование были включены женщины, проживающие на территории Воронежской области, с установленным диагнозом «рак молочной железы» за временной промежуток с 2015 по 2019 г. Расчет статистических параметров проводился при помощи пакета программ Microsoft Office Ехсеl 2016, уровень значимости р < 0,05.
Результаты. Заболеваемость раком молочной железы в Воронежской области за период 2015–2019 гг. имела умеренную тенденцию к росту: показатели первичной заболеваемости увеличились с 85,91 в 2015 г. до 93,89 на 100 тысяч женского населения в 2019 г.; показатели общей заболеваемости – с 904,5 до 1001,1 на 100 тысяч женского населения. Показатель смертности женщин от рака молочной железы в Воронежской области за анализируемый период характеризовался выраженной тенденцией к снижению – с 37,69 до 24,23 на 100 тысяч женского населения. Риск возникновения онкопатологии молочной железы у женщин достоверно возрастал с увеличением возраста (показатель ранговой корреляции r = 0,65, р < 0,001), наиболее высокие уровни заболеваемости регистрировались у женщин в возрасте 60–74 лет. Наибольшее число злокачественных новообразований молочной железы выявлялось на II стадии патологического процесса. За исследованный период в структуре злокачественных новообразований молочной железы достоверно возрос удельный вес числа случаев выявления онкопатологии на I стадии заболевания – с 21,9 до 30,2 % (р < 0,0001). Индекс достоверности учета рака молочной железы в Воронежской области имел тенденцию к снижению с 0,4 до 0,2.
Выводы. Заболеваемость раком молочной железы среди женского населения Воронежской области за период 2015–2019 гг. характеризовалась умеренной тенденцией к росту. Выраженная тенденция к снижению показателей смертности, достоверное увеличение выявления патологии на I стадии заболевания, снижение индекса достоверности учета отражают качественные изменения в системе оказания медицинской помощи онкологическим больным, совершенствование системы учета онкологических больных в регионе.
Ключевые слова
Для цитирования:
Князева В.А., Мамчик Н.П., Габбасова Н.B., Мошуров И.П., Середа А.А. Эпидемиологическая характеристика рака молочной железы на территории Воронежской области за период 2015–2019 гг. Здоровье населения и среда обитания – ЗНиСО. 2023;31(4):40-46. https://doi.org/10.35627/2219-5238/2023-31-4-40-46
For citation:
Knyazeva V.A., Mamchik N.P., Gabbasova N.V., Moshurov I.P., Sereda A.A. Epidemiological Characteristics of Breast Cancer in the Voronezh Region in 2015–2019. Public Health and Life Environment – PH&LE. 2023;31(4):40-46. (In Russ.) https://doi.org/10.35627/2219-5238/2023-31-4-40-46
Введение. На протяжении последнего десятилетия первое место в структуре распространенности всех злокачественных новообразований среди населения Российской Федерации (около 20 %) занимает патология молочной железы. За период 2011–2020 гг. показатели общей заболеваемости увеличились в 1,4 раза – с 366,8 до 501,6 на 100 тысяч населения [1]. По информации, предоставляемой Международным агентством по изучению рака, из более чем 19 миллионов новых случаев онкологических заболеваний в 2020 году, рак молочной железы у женщин занимает первое место в структуре первичной заболеваемости (11,7 %) и пятое место в структуре смертности (6,9 %) [2].
Показатели заболеваемости и смертности имеют различия между странами и регионами в зависимости от степени экономического развития и связанных с ним социальных факторов [3][4]. Имеются существенные различия (в 20 лет) в среднем возрасте постановки диагноза рака молочной железы (РМЖ) между азиатскими и западноевропейскими женщинами [5]. Основная часть случаев злокачественных новообразований молочной железы (ЗНО МЖ) регистрируется в странах с низким и средним уровнем дохода; из них большая доля диагностируется на поздних стадиях, что, следовательно, влечет к низкому уровню выживаемости [6][7].
Выживаемость является важным показателем организации онкологической помощи в стране. Сравнительный анализ данных онкологических регистров Северной Америки и Японии показал, что у женщин фертильного возраста (15–44 года) показатели выживаемости в США и Японии были выше, чем в других странах [8][9].
Мониторинг ЗНО в мире подтверждает, что РМЖ в течение последующих десятилетий сохранит свою тенденцию к росту. Это обусловлено увеличением в большинстве стран мира числа женщин с наличием основных факторов риска развития неоплазии молочной железы. Многочисленные эпидемиологические исследования установили возможные факторы риска развития РМЖ: ранний возраст менархе и поздний возраст менопаузы, поздний возраст первой беременности, отсутствие рожденных детей, отсутствие лактации, ожирение [10][11]. Низкая физическая активность, имеющая тенденции к увеличению распространения, также вносит вклад в развитие данной патологии – отмечено снижение риска развития патологии у более физически активных женщин на 25 % [12], а также улучшение качества жизни [13].
Активно обсуждаются вопросы профилактики заболеваемости и смертности у женщин с наследственной формой РМЖ на основе выявления мутаций генов [14][15]. Около 10–20 % случаев РМЖ с ранним дебютом заболевания являются наследственными [16]. Генетика РМЖ влияет на мониторинг, скрининговые программы, стала фундаментальным аспектом профилактики и терапевтических тактик [17].
В работах зарубежных коллег рассматриваются и такие корригируемые аспекты, как влияние невегетарианской диеты, курения, потребления алкоголя [11], качественного состава кишечной микробиоты на возникновение РМЖ [18], связь формирования неоплазий с агрессивным фенотипом с количеством потребляемых каротиноидов [19]. Обсуждается защитный эффект воздействию витаминов группы D на возникновение и течение РМЖ, эффективность лечения и прогнозирование выживаемости онкологических больных [20]. Но, несмотря на довольно хорошо изученный ряд факторов риска развития РМЖ, результаты эпидемиологических исследований остаются за рамками системы профилактики онкопатологии молочной железы.
Цель исследования: анализ заболеваемости раком молочной железы в Воронежской области за период с 2015 по 2019 год.
Материалы и методы. Было проведено сплошное ретроспективное эпидемиологическое исследование за 5-летний период с 2015 по 2019 год, в которое были включены женщины, больные раком молочной железы и проживающие в Воронежской области. Материалом послужили форма статистической отчетности № 7 «Сведения о злокачественных новообразованиях» за период с 2015 по 2019 г., статистический бюллетень «Численность населения Воронежской области по полу и возрастным группам». Расчет таких статистических параметров, как инцидентность (первичная заболеваемость), превалентность (общая заболеваемость), смертность на 100 тысяч женского населения с 95 % доверительным интервалом, темпы прироста, среднемноголетние показатели заболеваемости, среднегодовые темпы прироста, показатели структуры рака молочной железы по стадиям выявления, проводился при помощи пакета программ Microsoft Office Ехсеl 2016; для определения различий между показателями использовали критерий Стьюдента, для выявления и оценки тесноты связи между показателями – показатель ранговой корреляции Спирмена; уровень значимости p < 0,05. Для объективной оценки работы онкологической службы был рассчитан индекс достоверности учета (ИДУ) как отношение числа летальных случаев от ЗНО МЖ к числу первичных больных, учтенных за календарный год (интерпретация результата: тенденция показателя к единице – свидетельство о недоучете заболевших) [21].
Результаты. Рак молочной железы (РМЖ) продолжает занимать лидирующую позицию в структуре онкопатологии среди всего населения Воронежской области. Женщины составляли 99,99 % среди всех больных раком молочной железы. С 2015 года по 2019 г. в Воронежской области было зарегистрировано 5663 новых случая злокачественных новообразований молочной железы, первичная заболеваемость среди женского населения за исследованный период выросла на 9,29 % – с 85,91 (95 % ДИ 80,82 ÷ 90,99) на 100 тыс. жен. нас. в 2015 г. до 93,89 (95 % ДИ 88,56 ÷ 99,21) на 100 тыс. жен. нас. в 2019 г., р = 0,034. Среднегодовой прирост первичной заболеваемости составил 2,27 %, что указывало на умеренную тенденцию к росту. На рис. 1 представлена динамика показателей первичной и общей заболеваемости и смертности от злокачественных новообразований молочной железы за пятилетний период среди женского населения.
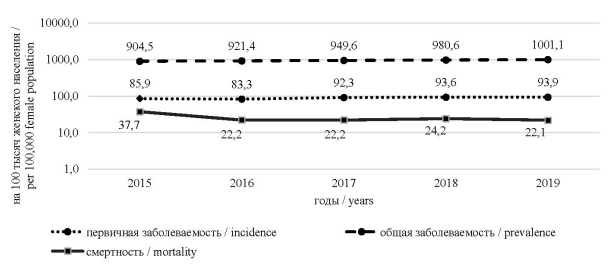
Рис. 1. Динамика показателей общей и первичной заболеваемости РМЖ, смертности от РМЖ среди женского населения Воронежской области за период 2015–2019 гг.
Fig. 1. Breast cancer incidence, prevalence, and mortality rates in the female population of the Voronezh Region in 2015–2019
Общая заболеваемость РМЖ за исследованный период увеличилась с 904,5 (95 % ДИ 888,01 ÷ 921,03) до 1001,1 (95 % ДИ 983,67 ÷ 1018,45) на 100 тысяч женского населения (t = 7,89, р < 0,0001), темп прироста общей заболеваемости за период 2015–2019 гг. составил 10,67 %, среднегодовой темп прироста составил 2,57 %, что указывало на умеренную тенденцию роста. Количество умерших от злокачественных неоплазий молочной железы женщин в Воронежской области за период с 2015 по 2019 г. составило 1619 человек, что соответствует среднемноголетнему показателю смертности в регионе 25,67 (95 % ДИ 24,13 ÷ 27,21) на 100 тыс. женского населения. Показатель смертности за исследованный период снизился на 35,71 % (t = 7,17, р < 0,0001), среднегодовой темп убыли составил 10,16 %, что указывало на выраженную тенденцию к убыли.
В структуру злокачественных новообразований молочной железы за период с 2015 по 2019 г. наибольший вклад внесли группы женщин в возрастных диапазонах 55–59, 60–64 и 65–69 лет (рис. 2).
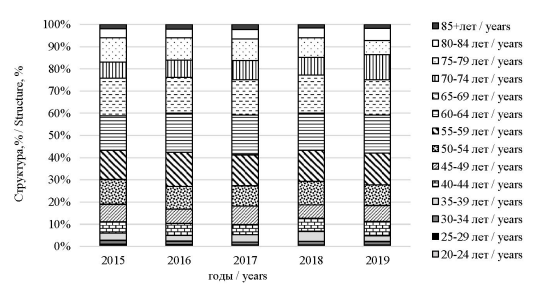
Рис. 2. Возрастная структура женщин с раком молочной железы, в Воронежской области за период 2015–2019 гг.
Fig. 2. Age distribution of female breast cancer cases in the Voronezh Region in 2015–2019, %
Проведен анализ уровня первичной заболеваемости РМЖ в различных возрастных группах в 2019 году (рис. 3). Начало регистрации случаев ЗНО МЖ у женщин приходится на возраст 20–24 года и достигает пика в возрастном диапазоне 70–74 года – 256, на 100 тысяч контингента (95 % ДИ 213,5 ÷ 299,9) без достоверных различий между группами от 60 до 69 лет.
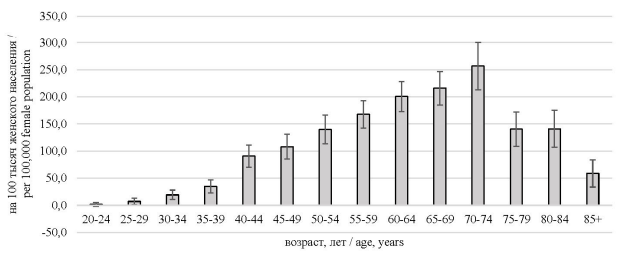
Рис. 3. Оценка первичной заболеваемости ЗНО МЖ среди женского населения Воронежской области по возрастным группам за 2019 год
Fig. 3. Age-specific breast cancer incidence rates in the female population of the Voronezh Region in the year 2019
После 75-летнего возраста наблюдалось выраженное снижение риска. Риск заболеть в группе 60–64 года был значимо выше по сравнению с женщинами до 54 лет. Риск заболеть ЗНО МЖ у женщин в возрасте 85 лет и старше (58,8 на 100 тысяч контингента, 95 % ДИ 33,8 ÷ 83,8) значимо не различался с аналогичным показателем у женщин 35–44 лет. Достоверно реже заболеваемость регистрировалась в возрасте до 40 лет (35–39 лет – показатель первичной заболеваемости 34,94 на 100 тыс. нас., 95 % ДИ 22,7 ÷ 47,2), р < 0,05. После 40 лет риск заболеть РМЖ кратно увеличивался по сравнению с соседними возрастными группами. Установлена положительная корреляция заметной силы между показателем первичной заболеваемости и возрастом – r = 0,65, р < 0,001, до 74 лет коэффициент Спирмена составил 0,99, р < 0,001.
Изучена структура первичной заболеваемости рака молочной по стадиям. За изученный период наибольшее количество злокачественных новообразований молочной железы выявлялось на II стадии (р < 0,001), наблюдалась тенденция к увеличению числа случаев выявления онкопатологии на I стадии заболевания – с 21,9 до 30,2 % (р < 0,0001), и тенденция к уменьшению обнаружения онкопатологии на III стадии – с 26,4 до 19,2 % (р < 0,0001) (рис. 4).
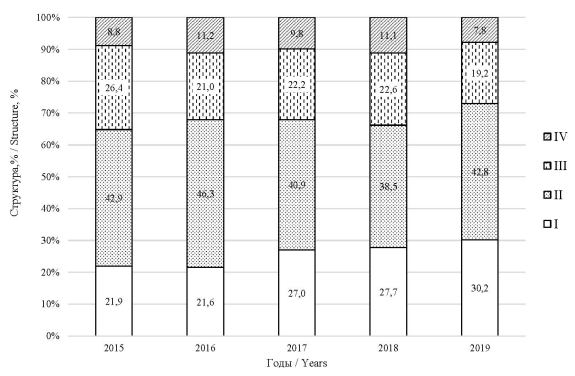
Рис. 4. Структура первичной заболеваемости рака молочной железы по стадиям, выявленным среди женского населения Воронежской области за период 2015–2019 гг.
Fig. 4. The stage-specific breast cancer incidence in the the female population of the Voronezh Region in 2015–2019, %
Для оценки уровня оказания онкологической помощи женщинам региона был рассчитан индекс достоверности учета (ИДУ). Индекс достоверности учета РМЖ в Воронежской области имел тенденцию к снижению с 0,4 в 2015 году до 0,2 к 2019 году, что может говорить о совершенствовании системы учета и полноте сбора данных регистров онкологических больных.
Обсуждение. Рак молочной железы является наиболее распространенным видом рака во всем мире и продолжает оказывать большое влияние на показатели смертности от онкопатологии. Анализ заболеваемости и демографических показателей позволил прогнозировать к 2040 году увеличение новых случаев до более чем 3 миллионов и смертности до 1 миллиона пациентов ежегодно только из-за роста населения и старения. Показатели заболеваемости колеблются от менее 40 до более 80 на 100 000 женщин в странах в зависимости от уровня социально-экономического развития [22].
Наблюдаемые показатели заболеваемости в Воронежской области сопоставимы с аналогичными показателями в странах с высоким уровнем экономического развития. Умеренные тенденции к росту первичной и общей заболеваемости РМЖ в Воронежской области связаны не только с увеличением риска возникновения новообразований молочной железы, но и с улучшением диагностики патологии, увеличением продолжительности жизни, в т. ч. и пациентов с уже развившейся онкопатологией. Рост заболеваемости в течение последующих лет прогнозируется во многих странах мира [10][11]
Полученные нами результаты указывают на улучшение качества оказания медицинской помощи. Это подтверждают выраженная тенденция к убыли показателя смертности, расширение возрастных границ РМЖ как в сторону старших возрастных групп, так и в сторону молодых женщин. Возраст пациенток играет значимую роль как для течения и прогноза заболевания, так и для возникновения самой патологии, поэтому риск возникновения рака молочной железы увеличивается пропорционально возрасту женщины.
Успех в лечении онкологической патологии зависит не только от возраста, в котором установлен диагноз, но и от стадии заболевания на момент обнаружения злокачественного новообразования. Показатели выявления ЗНО МЖ на ранних стадиях развития патологии являются индикатором эффективности работы региональной системы здравоохранения в целом. Увеличение доли пациенток с диагнозом «рак молочной железы», установленным на I–II стадиях заболевания, говорит об эффективности программ диспансеризации, повышении уровня осведомленности населения и расширении диагностических возможностей медицинских организаций на амбулаторно-поликлиническом уровне. Выявление ЗНО МЖ у женщин на ранних стадиях, а также снижение показателей смертности среди женского населения Воронежской области является благоприятным прогностическим критерием в практической онкологии.
Снижение значения ИДУ говорит об улучшении качества учета больных злокачественными новообразованиям. Так, по последним данным ИДУ в США равен 0,2, а в России – 0,5, но в нашей огромной стране имеется разнородность показателей по регионам [21]. Показатели ИДУ в Воронежской области имеют тенденцию к снижению с течением времени, что может свидетельствовать о совершенствовании системы учета и полноте сбора данных.
Выводы
1. Заболеваемость раком молочной железы в Воронежской области за период 2015–2019 гг. имела тенденцию к росту: темп прироста первичной заболеваемости составил 9,29 %, общей заболеваемости – 10,67 %; уровни среднегодовых темпов прироста свидетельствовали об умеренной тенденции.
2. Показатель смертности женщин от рака молочной железы в Воронежской области за анализируемый период снизился на 35,71 % с 37,69 до 24,23 на 100 тысяч женского населения; уровень среднегодового темпа убыли свидетельствовал о выраженной тенденции к снижению смертности.
3. Риск возникновения онкопатологии молочной железы у женщин достоверно возрастал с увеличением возраста (показатель ранговой корреляции r = 0,65, р < 0,001), наиболее высокие уровни заболеваемости регистрировались у женщин в возрасте 60–74 лет.
4. Наибольшее число злокачественных новообразований молочной железы выявлялось на II стадии патологического процесса. За исследованный период в структуре злокачественных новообразований молочной железы достоверно возрос удельный вес числа случаев выявления онкопатологии на I стадии заболевания – с 21,9 до 30,2 % (р < 0,0001).
5. Индекс достоверности учета рака молочной железы в Воронежской области имел тенденцию к снижению с 0,4 до 0,2, что свидетельствует о совершенствовании системы учета и полноте сбора данных регистров онкологических больных.
Список литературы
1. Каприн А.Д., Старинский В.В., Шахзадова А.О., ред. Состояние онкологической помощи населению России в 2021 году. М.: МНИОИ им. П.А. Герцена − филиал ФГБУ «НМИЦ радиологии» Минздрава России, 2022. 239 с.
2. Sung H, Ferlay J, Siegel RL, et al. Global cancer statistics 2020: GLOBOCAN estimates of incidence and mortality worldwide for 36 cancers in 185 countries. CA Cancer J Clin. 2021;71(3):209-249. doi: 10.3322/caac.21660
3. Аксель Е.М., Виноградова Н.Н. Статистика злокачественных новообразований женских репродуктивных органов // Онкогинекология. 2018. № 3. С. 64–78. doi: 10.52313/22278710_2018_3_6
4. Bray F, Ferlay J, Soerjomataram I, Siegel RL, Torre LA, Jemal A. Global cancer statistics 2018: GLOBOCAN estimates of incidence and mortality worldwide for 36 cancers in 185 countries. CA Cancer J Clin. 2018;68(6):394424. doi: 10.3322/caac.21492
5. Ginsburg O, Bray F, Coleman MP, et al. The global burden of women’s cancers: a grand challenge in global health. Lancet. 2017;389(10071):847–860. doi: 10.1016/S0140-6736(16)31392-7
6. Liu FC, Lin HT, Kuo CF, See LC, Chiou MJ, Yu HP. Epidemiology and survival outcome of breast cancer in a nationwide study. Oncotarget. 2017;8(10):16939-16950. doi: 10.18632/oncotarget.15207
7. Rezaianzadeh A, Jalali M, Maghsoudi A, Mokhtari AM, Azgomi SH, Dehghani SL. The overall 5-year survival rate of breast cancer among Iranian women: A systematic review and meta-analysis of published studies. Breast Dis. 2017;37(2):63-68. doi: 10.3233/BD-160244
8. Ogiya R, Niikura N, Kumamaru H, et al. Breast cancer survival among Japanese individuals and US residents of Japanese and other origins: a comparative registry-based study. Breast Cancer Res Treat. 2020;184(2):585-596. doi: 10.1007/s10549-020-05869-y
9. Ferlay J, Colombet M, Soerjomataram I, et al. Estimating the global cancer incidence and mortality in 2018: GLOBOCAN sources and methods. Int J Cancer. 2019;144(8):1941-1953. doi: 10.1002/ijc.31937
10. Escala-Garcia M, Morra A, Canisius S, et al. Breast cancer risk factors and their effects on survival: a Mendelian randomisation study. BMC Med. 2020;18(1):327. doi: 10.1186/s12916-020-01797-2
11. Kashyap D, Pal D, Sharma R, et al. Global increase in breast cancer incidence: risk factors and preventive measures. Biomed Res Int. 2022;2022:9605439. doi: 10.1155/2022/9605439
12. de Boer MC, Wörner EA, Verlaan D, van Leeuwen PAM. The mechanisms and effects of physical activity on breast cancer. Clin Breast Cancer. 2017;17(4):272-278. doi: 10.1016/j.clbc.2017.01.006
13. Ramírez K, Acevedo F, Herrera ME, Ibáñez C, Sánchez C. [Physical activity and breast cancer.] Rev Med Chil. 2017;145(1):75-84. (In Span.) doi: 10.4067/S003498872017000100011
14. Гатуева Ф.С., Любченко Л.Н., Малыгин С.Е. Наследственная форма рака молочной железы: современное состояние проблемы. Клиническая практика. 2020. Т. 11. № 1. С. 103–111. doi: 10.17816/clinpract18964
15. Kuusisto KM, Bebel A, Vihinen M, Schleutker J, Sallinen SL. Screening for BRCA1, BRCA2, CHEK2, PALB2, BRIP1, RAD50 and CDH1 mutations in high-risk Finnish BRCA1/2-founder mutation-negative breast and/or ovarian cancer individuals. Breast Cancer Res. 2011;13(1):R20. doi: 10.1186/bcr2832
16. Siddig A, Tengku Din TADA, Mohd Nafi SN, Yahya MM, Sulong S, Wan Abdul Rahman WF. The unique biology behind the early onset of breast cancer. Genes (Basel). 2021;12(3):372. doi: 10.3390/genes12030372
17. Criscitiello C, Corti C. Breast cancer genetics: diagnostics and treatment. Genes (Basel). 2022;13(9):1593. doi: 10.3390/genes13091593
18. Fernández MF, Reina-Pérez I, Astorga JM, Rodríguez-Carrillo A, Plaza-Díaz J, Fontana L. Breast cancer and its relationship with the microbiota. Int J Environ Res Public Health. 2018;15(8):1747. doi: 10.3390/ijerph15081747
19. Eliassen AH, Liao X, Rosner B, Tamimi RM, Tworoger SS, Hankinson SE. Plasma carotenoids and risk of breast cancer over 20 y of follow-up. Am J Clin Nutr. 2015;101(6):1197– 1205. doi: 10.3945/ajcn.114.105080
20. Huss L, Butt ST, Borgquist S, et al. Vitamin D receptor expression in invasive breast tumors and breast cancer survival. Breast Cancer Res. 2019;21(1):84. doi: 10.1186/s13058-019-1169-1
21. Мерабишвили В.М. Приоритетные задачи совершенствования онкологической статистики в России // Биосфера. 2018. Т. 10. № 2. С. 176-204. doi: 10.24855/BIOSFERA.V10I2.443
22. Arnold M, Morgan E, Rumgay H, et al. Current and future burden of breast cancer: Global statistics for 2020 and 2040. Breast. 2022;66:15-23. doi: 10.1016/j.breast.2022.08.010
Об авторах
В. А. КнязеваРоссия
Князева Виктория Александровна – аспирант кафедры эпидемиологии
ул. Студенческая, д. 10, г. Воронеж, 394036
Н. П. Мамчик
Россия
Мамчик Николай Петрович – доктор медицинских наук, профессор, заведующий кафедры эпидемиологии
ул. Студенческая, д. 10, г. Воронеж, 394036
Н. B. Габбасова
Россия
Габбасова Наталия Вадимовна – доктор медицинских наук, профессор кафедры эпидемиологии
ул. Студенческая, д. 10, г. Воронеж, 394036
И. П. Мошуров
Россия
Мошуров Иван Петрович – доктор медицинских наук, доцент, заведующий кафедрой онкологии и специализированных хирургических дисциплин ИДПО ФГБОУ ВО «Воронежский государственный медицинский университет имени Н.Н. Бурденко»; главный врач БУЗ ВО «Воронежский областной клинический онкологический диспансер»
ул. Студенческая, д. 10, г. Воронеж, 394036;
ул. Вайцеховского, д. 4, г. Воронеж, 394036
А. А. Середа
Россия
Середа Анатолий Андреевич – заведующий организационно-методическим отделом
ул. Вайцеховского, д. 4, г. Воронеж, 394036
Рецензия
Для цитирования:
Князева В.А., Мамчик Н.П., Габбасова Н.B., Мошуров И.П., Середа А.А. Эпидемиологическая характеристика рака молочной железы на территории Воронежской области за период 2015–2019 гг. Здоровье населения и среда обитания – ЗНиСО. 2023;31(4):40-46. https://doi.org/10.35627/2219-5238/2023-31-4-40-46
For citation:
Knyazeva V.A., Mamchik N.P., Gabbasova N.V., Moshurov I.P., Sereda A.A. Epidemiological Characteristics of Breast Cancer in the Voronezh Region in 2015–2019. Public Health and Life Environment – PH&LE. 2023;31(4):40-46. (In Russ.) https://doi.org/10.35627/2219-5238/2023-31-4-40-46









.png)



























