Перейти к:
Проблемы лечения пациентов с заболеваниями системы кровообращения в восприятии медицинских работников (на примере Свердловской области)
https://doi.org/10.35627/2219-5238/2022-30-3-7-17
Аннотация
Введение. Рассмотрение проблем профилактики, диагностики и лечения пациентов связано с изучением субъективного мнения медицинских работников, оценкой их роли в развитии медицинской помощи населению.
Цель исследования – изучить мнения медицинских работников Свердловской области о доступности и качестве оказания помощи пациентам с заболеваниями системы кровообращения.
Материалы и методы. Опрошено 303 человека в феврале–марте 2020 года, в основном врачи – терапевты и кардиологи, работающие в поликлиниках и стационарах крупных и малых городов, сельской местности. Выборка – целевая стихийного наполнения.
Результаты. Ведущими факторами, влияющими на снижение смертности, по мнению респондентов, являются соблюдение пациентами рекомендаций и предписаний врача, отказ от вредных привычек. Наиболее значимыми факторами при принятии решений о тактике ведения пациентов названы стандарты оказания медицинской помощи и российские клинические рекомендации. Респонденты достаточно низко оценивают уровень собственной компетентности при определении необходимости проведения медицинских вмешательств. Оценивая качество диспансерного наблюдения, респонденты фиксируют, что отслеживают в основном такие параметры, как ЭКГ, уровень тромбоцитов и липопротеидов, масса тела, объясняя неполноту процесса наблюдения ограниченными возможностями медицинской организации для проведения полного обследования. Медицинские работники отмечают соблюдение маршрутизации при оказании медицинской помощи и возможность получения необходимых лекарственных препаратов, до половины респондентов указывают, что рекомендованный объем исследований на амбулаторном этапе лечения соблюдается частично. Оценивая эффективность работы центров по лечению пациентов с хронической сердечной недостаточностью, позитивные перемены отмечает четверть опрошенных; пятая часть указывает на сокращение сроков ожидания при получении высокотехнологичной помощи.
Заключение. Изучение мнений медицинских работников дает возможность увидеть противоречия при оказании медицинской помощи. Обладая сформированным профессиональным мышлением, они отражают в своих оценках официальные взгляды на проблемы системы здравоохранения, однако, будучи вовлеченными в общение с пациентами, высказывают обывательские мнения.
Для цитирования:
Леонтьев С.Л., Михайлова Д.О., Ануфриева Е.В., Казанцев В.С., Кузьмин К.В. Проблемы лечения пациентов с заболеваниями системы кровообращения в восприятии медицинских работников (на примере Свердловской области). Здоровье населения и среда обитания – ЗНиСО. 2022;(3):7-17. https://doi.org/10.35627/2219-5238/2022-30-3-7-17
For citation:
Leontiev S.L., Mikhailova D.O., Anufrieva E.V., Kazantsev V.S., Kuzmin K.V. Problems of treating patients with diseases of the circulatory system in the perception of medical workers: Experience of the Sverdlovsk Region. Public Health and Life Environment – PH&LE. 2022;(3):7-17. (In Russ.) https://doi.org/10.35627/2219-5238/2022-30-3-7-17
Введение. Болезни системы кровообращения (БСК) устойчиво занимают второе место в структуре общей заболеваемости населения России (в 2019 г. – 15,7 %), уступая первенство только болезням органов дыхания (около 25 %). Вклад БСК в общую заболеваемость год от года увеличивается: с 2000 г. их удельный вес возрос более чем в полтора раза. Первичная заболеваемость БСК в 2019 г. достигла 35 случаев на 1 тыс. нас. (в 2011–2012 гг. она составляла 27 случаев, а в 2000 г. – только 17). За период с 2000 по 2019 г. число впервые зарегистрированных случаев БСК возросло с 2,5 млн случаев заболевания до 5,1 млн. Доля БСК в структуре первичной заболеваемости составляет 4,5 %. Важно понимать, что болезни системы кровообращения, с одной стороны, обусловливают почти половину смертей в России (в 2018–2019 гг. – 48,8 %), с другой стороны, ухудшают качество жизни и приводят к инвалидности (в 2019 г. 28,9 % людей в возрасте 18 лет и старше, впервые признанных инвалидами, получили инвалидность именно в связи с БСК)1. По приблизительным оценкам, годовой экономический ущерб государству, обусловленный только хронической сердечной недостаточностью, составляет не менее 81,9 млрд руб., при этом основную часть бремени (57 %) составляют прямые немедицинские затраты [1].
В Свердловской области, по данным ФГБУ «Центральный научно-исследовательский институт организации и информатизации здравоохранения»2, за период с 2009 по 2019 г. общая заболеваемость БСК выросла на 21,9 % (с 15 264,8 случая на 100 тыс. нас. в 2009 г. до 18 615,2 случая в 2019 г.), первичная – на 50,4 % (с 2242,7 до 3373,3 случая соответственно). Если в 2009 г. в структуре общей заболеваемости от всех причин БСК составляли 11,3 %, то в 2019 г. – уже 12,5 %; в структуре первичной заболеваемости от всех причин – 3 и 4,3 % соответственно.
При этом если по общей заболеваемости БСК Свердловская область входит к число относительно благополучных регионов РФ, демонстрируя достаточно низкие показатели (в 2019 г. – 71,7 % от среднероссийских данных), то в структуре первичной заболеваемости класс БСК в 2009–2019 гг. переместился с 11-го на 4-е место (после болезней органов дыхания, травм и отравлений и болезней мочеполовой системы). Наибольшую же тревогу вызывают показатели смертности населения, которые в последние годы стабильно превышают среднероссийские: в 2019 г. смертность населения от БСК в среднем по России составила 573,2 случая на 100 тыс. нас., в Свердловской области – 642,3 случая (выше на 12 %).
С 2019 года в рамках Национального проекта «Здравоохранение» в Свердловской области действует Региональная программа «Борьба с сердечно-сосудистыми заболеваниями в Свердловской области», имеющая целью улучшить медикаментозное и хирургическое лечение и профилактику осложнений у пациентов с сердечно-сосудистыми заболеваниями и, как результат, снизить смертность от этого класса заболеваний. Создана трехуровневая система оказания помощи и разведения потоков пациентов с хронической сердечной недостаточностью (ХСН), включающая в себя поликлиники по месту жительства, межрайонные центры ХСН, организующие амбулаторное и стационарное лечение с последующим патронажем пациентов (всего – 21 центр), и региональный центр, открытый в 2020 г. на базе Свердловской областной клинической больницы № 1 и оказывающий высокотехнологичную медицинскую помощь.
Параллельно Региональный проект «Формирование системы мотивации граждан к здоровому образу жизни, включая здоровое питание и отказ от вредных привычек» (2018 г.) в составе Национального проекта «Демография» уделяет повышенное внимание профилактике неинфекционных заболеваний, в том числе сердечно-сосудистых как наиболее распространенных в популяции, посредством формирования среды, способствующей ведению гражданами здорового образа жизни, включая здоровое питание (ликвидацию микронутриентной недостаточности, сокращение потребления соли и сахара), защиту от табачного дыма и снижение потребления алкоголя.
Рассмотрение проблем профилактики, диагностики и лечения больных неразрывно связано с изучением мнений практикующих медицинских работников по поводу их личных (субъективных) представлений о ведущих факторах риска, провоцирующих распространение и высокую смертность пациентов с БСК, вкладе врачей различных специальностей в профилактику заболеваний и оценке их роли в развитии системы медицинской помощи населению и т. д. [2–5].
Надо заметить, что социологические опросы как медицинских работников, так и пациентов достаточно широко представлены в отечественной научной литературе в связи с анализом каких-либо иных аспектов состояния и развития системы здравоохранения, в том числе: в рамках изучения общих проблем коммуникации врачей и пациентов [6]; при изучении качества и доступности медицинской помощи [7–10]; при характеристике специфики деятельности врачей различных специальностей [11, 12]; анализе факторов смертности населения и динамики заболеваемости [13–16]; оценке информированности врачей и медицинских работников об особенностях применения лекарственных препаратов и сопровождения пациентов [17–20].
Цель исследования – изучить мнения медицинских работников Свердловской области о доступности и качестве оказания медицинской помощи пациентам с болезнями системы кровообращения. В рамках исследования были изучены 4 группы вопросов: 1) представления анкетируемых о ведущих факторах, влияющих на смертность от БСК, и факторах принятия решений, способствующих снижению смертности; 2) оценка респондентами уровня собственной профессиональной компетентности при ведении больных; 3) оценка возможностей и условий организации диспансерного наблюдения и консультирования пациентов с БСК в учреждениях по месту работы респондентов; 4) оценка современного состояния маршрутизации пациентов и работы созданных в Свердловской области Регионального и межрайонных центров ХСН.
Материалы и методы. В феврале – марте 2020 г. был проведен анкетный опрос работников медицинских учреждений Свердловской области, задействованных в профилактике, диагностике и лечении пациентов с БСК. Всего было опрошено 303 человека (в том числе 52 чел. – мужчины и 251 чел. – женщины). Выборка – целевая стихийного наполнения, анкета заполнялась в бумажном виде.
По возрасту распределение респондентов выглядит следующим образом: группа опрошенных в возрасте 25–30 лет составила 19,5 % (59 чел.), в возрасте 31–50 лет – 42,2 % (128 чел.), 51–70 лет – 36,6 % (111 чел.), 71 года и старше – 1,7 % (5 чел.). Данные по возрасту респондентов во многом коррелируют со стажем их работы. Так, подавляющее большинство составило группу со стажем работы свыше 10 лет – 65 % (197 чел.). «Молодых специалистов» со стажем работы до 5 лет – 22,1 % опрошенных (67 чел.). Опрошенные со стажем работы от 5 до 10 лет составили 12,9 % (39 чел.).
По занимаемым в медицинских учреждениях должностям почти три четверти опрошенных (73,3 %, 222 чел.) занимают врачебные должности; 14,2 % (43 чел.) работают на должностях заведующих отделениями; каждый десятый опрошенный (10,9 %, 33 чел.) работает в должности фельдшера. Лица, имеющие ученые степени кандидатов медицинских наук, составили 4,3 % (13 чел.).
Две пятых респондентов (40,9 %, 124 чел.) работает в медицинских учреждениях Екатеринбурга; в больницах и поликлиниках крупных городов Свердловской области с населением свыше 100 тыс. жителей работает пятая часть опрошенных (21,8 %, 66 чел.); в малых городах – около одной трети (32 %, 97 чел.); в сельской местности – 5,3 % (16 чел.). Можно также выделить две большие группы опрошенных, составляющих в общей сумме их абсолютное большинство: 1) работающие в городских больницах – 43,9 % (133 чел.) и 2) работающие в городских поликлиниках – 36 % (109 чел.). 16,2 % опрошенных (49 чел.) работают в районных больницах.
Наконец, по своей специализации свыше половины опрошенных составили врачи терапевты (57,1 %, 173 чел.), около одной трети – врачи кардиологи (31,7 %, 96 чел.). Медицинские работники «других специализаций» – чуть более десятой части (11,2 %, 34 чел.).
Результаты. Медицинским работникам при заполнении анкеты было предложено проранжировать в порядке убывания их значимости 7 основных факторов, влияющих на смертность от БСК: фактор с рангом «1» в наибольшей степени способствует снижению смертности, фактор с рангом «7» – наименее влияющий (табл. 1). Корректно данный пункт анкеты заполнили только 150 респондентов (49,5 % опрошенных).
При обработке и анализе результатов ранжирования часто используют расчет средних арифметических и медианных значений рангов. Здесь следует отметить, что использование при анализе средних арифметических ранговых значений с точки зрения теории измерений является не вполне корректным, так как ранги измеряются в порядковой шкале. Обоснованным является использование медиан в качестве средних ранговых значений. Однако, по мнению ряда специалистов3 , игнорирование средних арифметических нецелесообразно из-за их привычности и распространенности. Представляется рациональным использовать оба метода: и среднеарифметических, и медианных рангов, что согласуется с общенаучной концепцией устойчивости, рекомендующей использование различных методов для обработки одних и тех же данных. Оба эти метода были использованы в данной работе при обработке результатов ранжирования факторов (табл. 1 и 2). Кроме того, были выполнены расчеты модальных значений рангов, а также долей респондентов, выбравших при ответе значение моды для соответствующего фактора.
Таблица 1. Результаты ранжирования факторов, способствующих снижению смертности от БСК Table 1. Results of ranking the factors contributing to reduction of mortality from diseases of the circulatory system
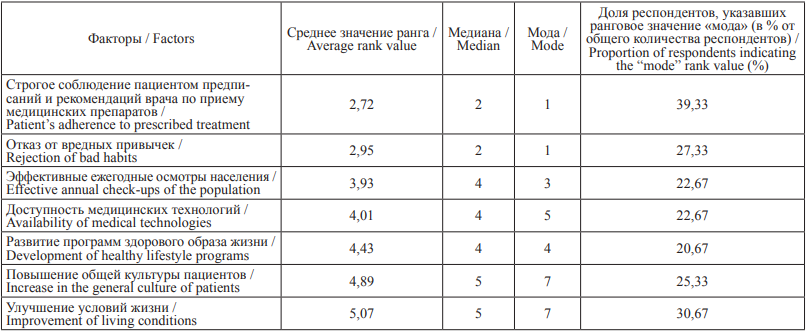
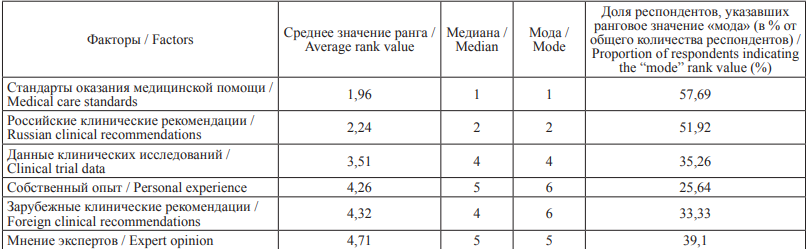
Таблица 2. Результаты ранжирования факторов принятия решений при ведении пациента с БСК Table 2. Results of ranking decision-making factors in managing patients with diseases of circulatory diseases
Как видно из таблиц 1 и 2, результаты расчета средних ранговых значений тремя названными методами достаточно близки между собой. При этом наиболее важными факторами снижения смертности от БСК (табл. 1), по мнению анкетируемых, являются строгое соблюдение пациентами рекомендаций и предписаний врача, а также отказ от вредных привычек.
Дополнительный анализ с расчетом среднеарифметических ранговых значений был проведен по анкетам различных групп медработников, выделенных по стажу, занимаемой должности и специализации. Результаты в целом оказались близкими к приведенным выше. Следует отметить результаты по группе «врачи-кардиологи», которая оказалась более требовательной к необходимости соблюдения пациентами рекомендаций и предписаний врача (среднее значение ранга – 2,43), вторым по значимости в плане снижения смертности был отмечен фактор доступности медицинских технологий (среднее значение ранга – 3,18).
Показательным при этом является то, что опрошенные отдают свое предпочтение именно «медикализированным» факторам (сюда же можно отнести «отказ от вредных привычек»), отодвигая собственно социальные факторы (повышение общей культуры пациентов, развитие программ здорового образа жизни и улучшение условий жизни) на последние ранговые места как наименее значимые.
В соответствии с анкетой медицинским работникам было также предложено проранжировать 6 факторов принятия решений при ведении больных с БСК от 1 до 6 в порядке убывания их значимости (табл. 2). Корректные варианты ранжирования были получены от 156 респондентов (51,5 % опрошенных). Как и при анализе данных предыдущего пункта анкеты, здесь использовались методы расчета средних арифметических, медианных и модальных значений рангов, также показавших близкие результаты. Из таблицы видно, что наиболее значимыми при принятии решений о тактике ведения больных с БСК (с большим отрывом от остальных по всем трем средним ранговым значениям), по мнению анкетируемых, являются стандарты оказания медицинской помощи и российские клинические рекомендации. При этом более половины респондентов (57,69 и 51,92 %) в своих ответах сделали свой выбор в пользу именно этих факторов принятия решений.
Дополнительный анализ был проведен по некоторым группам медработников, сформированным по возрасту, стажу, занимаемой должности и специализации. Здесь были выявлены некоторые различия в оценках значимости факторов. Так, наиболее высоко роль стандартов оказания медицинской помощи и российских рекомендаций оценили заведующие отделениями (средние арифметические значения 1,41 и 2,0 соответственно). Фельдшеры, работающие с кардиологическими больными, более высоко, чем остальные, оценили роль данных клинических исследований (среднее арифметическое – 2,83, ранговое место – 2) и наиболее внимательны к мнениям экспертов (среднее – 4,11). К зарубежным клиническим рекомендациям большее внимание отмечено у врачей-кардиологов (среднее – 3,63, ранговое место – 3) и в группе молодых специалистов в возрасте до 30 лет (среднее – 3,61, ранговое место – 3). На собственный опыт больше других полагаются врачи высшей категории (среднее – 3,9).
При проведении анкетирования особое внимание было уделено вопросам самооценки опрошенными собственной компетентности в определении необходимости проведения некоторых медицинских вмешательств для пациентов с БСК (рис. 1).
По субъективной оценке респондентов они достаточно критически оценивают свои возможности, так как весомую долю в ответах занимает вариант «не могу предположить необходимость» (а к последнему можно приплюсовать еще и вариант «уклонились от ответа»). Об адекватности самооценки косвенно свидетельствуют, во-первых, условия работы с пациентами: две трети опрошенных (201 чел.) задействованы только в амбулаторном приеме больных с БСК; 21,1 % (64 чел.) работают в кардиологическом, а 13,2 % (40 чел.) в терапевтическом стационарах.
Во-вторых, немаловажным фактором является наличие/отсутствие аттестационной категории: нет категории почти у половины опрошенных – 48,5 % (147 чел.). Вторую категорию имеют 2,6 % (8 чел.), первую – 10,6 % (32 чел.), высшую – 38,3 % (116 чел.).
Кроме этого, надо учитывать тот факт, что, по косвенному признанию самих респондентов, их уровень подготовки явно недостаточен, о чем свидетельствуют ответы на вопрос о систематичности их работы с научной литературой по специальности: почти половина опрошенных в лучшем случае лишь иногда знакомится с современной литературой (49,5 %), а каждый 20-й (5,6 % опрошенных) вообще дал отрицательный ответ на данный вопрос. При этом на свое постоянное и систематическое участие в семинарах, вебинарах и конференциях по специальности указали 38,3 % опрошенных (116 чел.), а каждый восьмой участник анкетирования (12,9 %, 39 чел.) признался, что за последние 5 лет не участвовал в программах дополнительного профессионального образования.
В целом полученные по результатам анкетирования данные вызывают серьезную озабоченность, так как почти две трети опрошенных (65 %) составляют специалисты со стажем работы свыше 10 лет, то есть работники, получившие достаточный по продолжительности опыт практической деятельности в диагностике и лечении болезней системы кровообращения.
Для сравнения уровней компетентности различных категорий медицинских специалистов ниже приведены сведения о процентном соотношении медработников, выбравших в вопросе анкеты о проведении медицинских вмешательств вариант ответа «Могу определить необходимость…» (рис. 2).
Приведенные выше данные с очевидностью свидетельствуют о том, что врачи-кардиологи наиболее компетентны в вопросах оценки возможных медицинских вмешательств при лечении пациентов с БСК. Так, почти две трети опрошенных кардиологов (64,6 %) могут определить необходимость коронарографии, почти треть (31,3 %) – предположить различные варианты хирургического лечения нарушений ритма сердца и проводимости, каждый 6-й опрошенный – катетеризацию правых отделов сердца и варианты хирургического лечения при клапанной патологии. Для сравнения, необходимость коронарографии могут определить только четверть опрошенных врачей-терапевтов (26 %).
Важным резервом снижения смертности от БСК является профилактическая работа – медицинские осмотры, диспансерное наблюдение, создание школ здоровья для пациентов на базе медицинских учреждений.
В связи с этим ряд вопросов анкеты был посвящен изучению возможности и условий организации диспансерного наблюдения и консультирования пациентов с БСК в учреждениях по месту работы респондентов.
Показательными являются полученные данные о регулярности контроля медицинскими работниками динамики основных параметров организма в процессе диспансерного наблюдения (рис. 3).
Таким образом, в подавляющем большинстве случаев при диспансерном наблюдении медицинские работники отслеживают, как правило, 4 параметра: показатели ЭКГ, уровня тромбоцитов и липопротеидов, также показатели массы тела. Объясняя имеющуюся неполноту процесса диспансерного наблюдения за пациентами с БСК, опрошенные медработники обращают внимание на то, что во многих медицинских организациях ограничены возможности для проведения полного обследования (рис. 4).
По мнению респондентов, возможности проведения полного цикла диспансерного наблюдения за пациентами с заболеваниями системы кровообращения ограничены в большинстве медицинских учреждений: особенно показательны данные по районным больницам – лишь 14,3 % опрошенных медработников выделили такую возможность.
Сложности в проведении полного обследования также обусловливают, по мнению респондентов, два не менее важных фактора. Во-первых, длительность ожидания пациентов в очереди на проведение обследования. На негативное воздействие данного фактора указали 55,1 % всех опрошенных, в том числе среди работающих в городских поликлиниках таковых оказалось 67,9 %, в районных больницах – 46,9 %, в городских больницах – 50,4 %. При этом справедливости ради следует заметить, что на имеющиеся сложности с плановой госпитализацией больных из-за очереди в медицинских стационарах указали только 8,25 % опрошенных (25 чел.). Во-вторых, ограничением является присутствие платных медицинских услуг при проведении обследования; данный фактор указали в ответах 7,9 % (24 чел.).
Совокупность воздействия названных выше негативных факторов при отсутствии возможностей проведения полного обследования приводит к тому, что в реальной практике в ряде медицинских учреждений наблюдается лишь частичный или выборочный охват пациентов с БСК: так, в частности, считают 24,1 % всех опрошенных, в том числе 27,1 % работающих в городских больницах, 24,8 % – в городских поликлиниках, 18,4 % – в районных больницах. Здесь следует также учесть, что еще 4,3 % от числа всех опрошенных отмечают, что в их медицинских учреждениях диспансерное наблюдение пациентов с БСК вообще не проводится, а каждый десятый опрошенный (10,9 %) уклонился от конкретного ответа на данный вопрос.
Аналогичные результаты получены при анализе ответов на вопрос о регулярности/нерегулярности использования телемедицинских технологий для консультирования пациентов с БСК с обменом медицинской информацией о пациенте между консультантом и лечащим врачом. Почти четверть опрошенных медицинских работников (24,4 %) отметили, что такие консультации проводятся опять же либо выборочно, либо нерегулярно; 16,1 % респондентов указали на ограниченные возможности телемедицинского консультирования для их медицинских учреждений; 1,6 % уклонились от ответа.
Важным средством медицинской профилактики является создание школ здоровья для пациентов с БСК: по данным Минздрава Свердловской области, на начало 2021 года в медицинских учреждениях работали около 130 таких школ, и только в Екатеринбурге в 38 школах здоровья было обучено в 2020 г. свыше 24,4 тыс. пациентов, страдающих сердечно-сосудистыми заболеваниями4.
Однако опрошенные медицинские работники дают пессимистические оценки относительно регулярности работы школ здоровья для пациентов с БСК в своих медицинских учреждениях (рис. 5).
В целом, по мнению респондентов, лишь в четверти медицинских учреждений школы для пациентов работают на регулярной основе (по медицинским учреждениям в целом – 27,4 %), в пятой части – занятия в школах проводятся нерегулярно (20,4 %). Вообще не проводятся занятия для пациентов в трети учреждений (наибольший показатель достигнут по районным больницам – 44,9 %). Весомой является также доля учреждений, где занятия в школах проводятся редко, от случая к случаю (наибольший показатель достигнут по городским поликлиникам – 23 %).
Обобщающие вопросы анкеты были посвящены вопросам оценки респондентами эффективности и доступности оказания медицинской помощи пациентам с БСК в целом и на базе созданных в Свердловской области регионального и межрайонных центров по лечению пациентов с хронической сердечной недостаточностью (рис. 6).
Из вышеприведенных данных следует, что большинство медработников отмечают как позитивные и факты соблюдения маршрутизации при оказании медицинской помощи (70 %), и возможности получения необходимых лекарственных препаратов льготными категориями больных (65,3 %).
При этом лишь две пятых опрошенных (39,3 %) отмечают полное соблюдение рекомендованного объема исследований на амбулаторном этапе лечения больных; почти половина (48,2 %) указывают на то, что этот объем соблюдается лишь частично. Еще больший пессимизм в ответах респондентов присутствует по поводу организации патронажа пациентов с БСК: лишь 22,4 % опрошенных уверенно указывают на тот факт, что такой патронаж в их медицинском учреждении присутствует в полном объеме; чуть более трети (34,7 %) подмечают неполноту его организации; наконец, почти пятая часть респондентов (18,5 %) ответили на данный вопрос отрицательно, а еще четверть (24,4 %) вообще уклонилась от ответа. Собственно ответы на этот вопрос перекликаются с данными, полученными по оценке функционирования школ здоровья для пациентов, регулярность работы которых отметили лишь 27,4 % опрошенных.
Что же касается оценок эффективности работы Регионального и межрайонных центров медицинскими работниками то 28 % отмечают сокращение сроков ожидания консультаций, 25,4 % – улучшение отбора пациентов для госпитализации, 24,1 % – сокращение сроков госпитализации пациентов, но лишь 21,8 % обратили внимание на сокращение сроков ожидания получения высокотехнологичной помощи. Отрицательно на данные вопросы ответила десятая часть респондентов, однако показательным является тот факт, что более трети опрошенных вообще уклонились от ответов, касающихся характеристики работы названных выше центров.
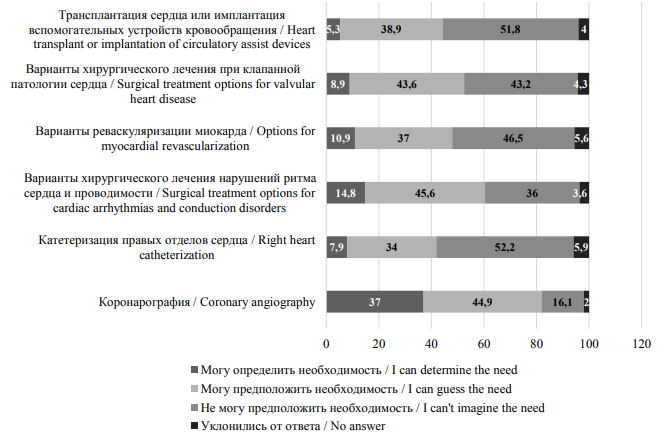
Рис. 1. Показатели самооценки компетентности в определении необходимости проведения медицинских вмешательств для пациентов с БСК (в % от общего количества респондентов)
Fig. 1. Self-assessed competence in determining the need for medical interventions for circulatory diseases (% of all respondents)
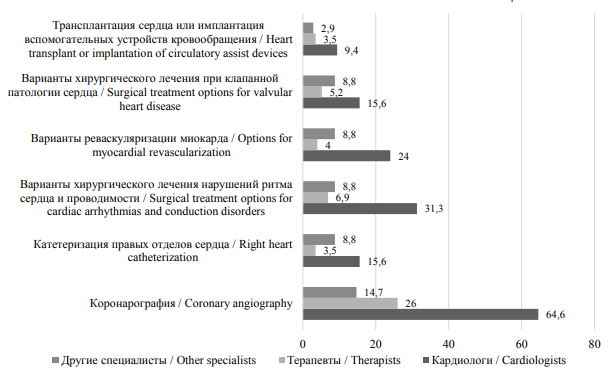
Рис. 2. «Могу определить необходимость» (в % от общего количества респондентов)
Fig. 2. The proportion of “I can determine the need” answer for treatment options (% of all respondents)
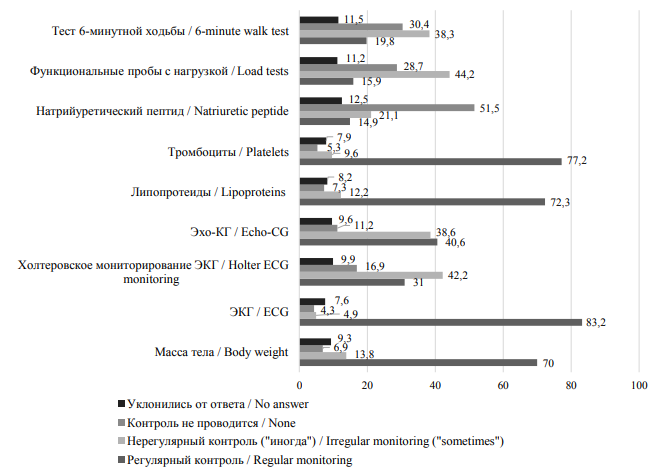
Рис. 3. Контроль динамики основных параметров организма пациентов в процессе диспансерного наблюдения (в % от общего количества респондентов)
Fig. 3. Monitoring of the main health parameters in patients during check-ups ( % of all respondents)
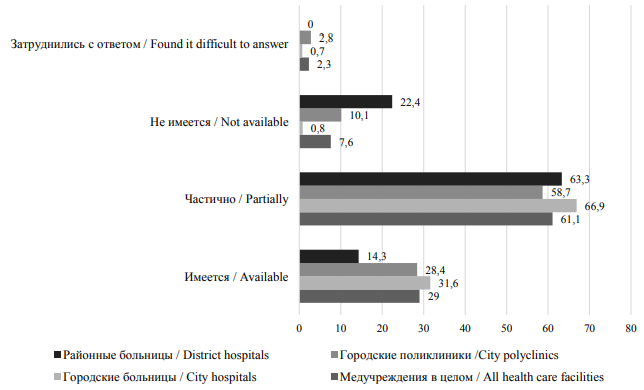
Рис. 4. Оценка возможностей проведения полного диспансерного обследования пациентов с БСК (в % от общего количества респондентов)
Fig. 4. Assessment of possibilities of comprehensive health screening of patients with diseases of the circulatory system (% of all respondents)
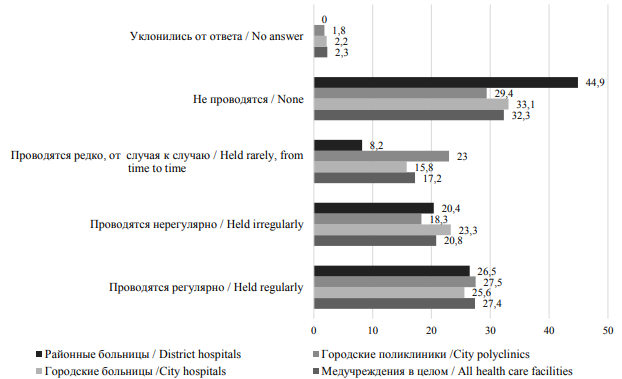
Рис. 5. Оценка регулярности работы школ здоровья для пациентов с БСК (в % от общего количества респондентов)
Fig. 5. Evaluation of regularity of work of health schools for patients with circulatory diseases (% of all respondents)
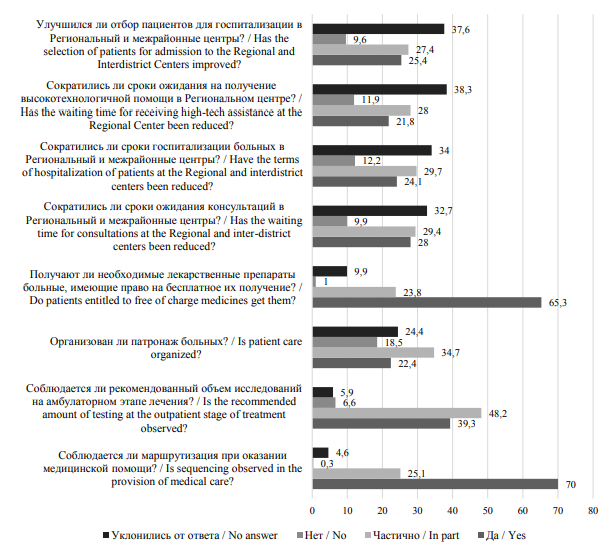
Рис. 6. Оценка эффективности и доступности оказания медицинской помощи больным с БСК (в % от общего количества респондентов)
Fig. 6. Evaluation of effectiveness and availability of medical care for patients with circulatory diseases (% of all respondents)
Обсуждение. Современные медицинские работники находятся в двойственной ситуации. С одной стороны, обладая сформированным профессиональным (и корпоративным) мышлением, они отражают в своих оценках и мнениях официальные взгляды на проблемы состояния и развития системы здравоохранения в целом, на частные вопросы профилактики и диагностики заболеваний и последующего лечения пациентов, на различные аспекты взаимодействий, возникающие в медицинской практике как с пациентами, так и с бюрократическими институциями. В этом смысле, «представляя группу профессионалов, медицинские работники определенно несут миссию, связанную с улучшением здоровья, и большинство из них относятся к этому серьезно»5. Объясняя недостатки и изъяны профессиональной деятельности, медицинские работники склонны возлагать ответственность на внешние факторы, например на то, что их пациенты не придерживаются здорового образа жизни, не следуя предписаниям врачей, или на то, что в тех условиях, в которых находятся их медицинские организации, они не в состоянии обеспечить должный уровень оказания помощи своим пациентам.
С другой стороны, медицинские работники, как будучи вовлеченными в процессы общения с пациентами (в том числе и неформального), так и нередко сами превращаясь в таких пациентов (ведь врачебная профессия вовсе не гарантирует крепкого здоровья ее носителей), отражают в своих мнениях неофициальные, обывательские взгляды на оказание медицинской помощи, в рамках которых «врачи теряют свои привилегированные позиции, их деятельность подвергается сомнению и критике», а «заниженные самооценки престижа своей профессии у врачей действуют как мощный демотиватор, ограничивающий потенциал профессионального роста и сказывающийся на качестве оказания медицинских услуг» [21].
Тем самым изучение «мира мнений» медицинских работников дает возможность увидеть те противоречия, которые непосредственно влияют на уровень их профессиональной и личностной самооценки.
Выводы
1. Результаты анкетирования свидетельствуют, что большинство медицинских работников придерживаются медикализированных представлений при характеристике факторов, способствующих снижению смертности от БСК, отдавая предпочтение строгому соблюдению пациентами предписаний и рекомендаций врача по приему медицинских препаратов, отраженных в стандартах оказания медицинской помощи и российских клинических рекомендациях, и игнорируя важность социальных факторов. Выявленная противоречивость суждений (медицинские работники считают «не так, как надо») вытекает из двойственности их положения, представляющего собой столкновение «официальной» и неофициальной («обывательской») медицинской культуры.
2. Респонденты критически оценивают уровень собственной профессиональной компетентности при работе с пациентами, фактически уклоняясь от принятия решений по вопросам их маршрутизации; занимают позицию «морального» самооправдания при объяснении причин неполноты регулярности контроля в процессе диспансерного наблюдения за пациентами с БСК, подчеркивая тот факт, что их медицинские организации не имеют возможностей для проведения полного обследования.
3. Медицинские работники противоречиво оценивают процессы маршрутизации пациентов при оказании медицинской помощи, указывая на то, что при формальном соответствии требованиям имеются «слабые места»: недостатки при организации патронажа пациентов, работы Регионального и межрайонных центров по лечению больных с хронической сердечной недостаточностью.
1. Заболеваемость населения России, 2019–2020 годы // Демоскоп Weekly. № 897–898. 5 апреля – 18 апреля 2021. http://www.demoscope.ru/weekly/2021/0897/barom01.php.
2. https://mednet.ru/mediczinskaya-statistika.
3. Орлов А.И. Теория принятия решений: учеб. пособие. М.: Издательство «Март», 2004. 656 с.; Чегодаев А.И. Математические методы анализа экспертных оценок // Вестник Самарского государственного экономического университета. 2010. № 2 (64). С. 130–135.
4. Медучреждения Екатеринбурга активно и эффективно противостоят болезням сердца // Новости. Официальный портал Екатеринбурга. Доступно по: https://xn--80acgfbsl1azdqr.xn--p1ai/news/84338-meduchrezhdeniya-ekaterinburgaaktivno-i-effektivno-protivostoyat-boleznyam-serdtsa
5. Всемирная организация здравоохранения. Европейское региональное бюро. (2018). Обеспечение сотрудничества между услугами первичной медико-санитарной помощи и общественного здравоохранения. Доступно по: https://apps.who.int/iris/handle/10665/345757.
Список литературы
1. Драпкина О.М., Бойцов С.А., Омельяновский В.В. и др. Социально-экономический ущерб, обу словленный хронической сердечной недостаточностью, в Российской Федерации // Российский кардиологический журнал. 2021. Т. 26. № 6. С. 81–89. doi: 10.15829/1560-4071-2021-4490
2. Heisler M. Аctively engaging patients in treatment decision making and monitoring as a strategy to improve hypertension outcomes in diabetes mellitus. Circulation. 2008;117(11):1355-1357. doi: 10.1161/CIRCULATIONAHA.108.764514
3. Hivert MF, Arena R, Forman DE, et al. Medical training to achieve competency in lifestyle counseling: an essential foundation for prevention and treatment of cardiovascular diseases and other chronic medical conditions: a scientific statement from the American Heart Association. Circulation. 2016;134(15):e308-e327. doi: 10.1161/CIR.0000000000000442
4. Jarral OA, Baig K, Pettengell C, et al; United Kingdom and Republic of Ireland Consultant Cardiothoracic Surgeons. National survey of UK consultant surgeons’ opinions on surgeon-specific mortality data in cardiothoracic surgery. Circ Cardiovasc Qual Outcomes. 2016;9(4):414-423. doi: 10.1161/CIRCOUTCOMES.116.002749
5. Yazdani MF, Kotronias RA, Joshi A, Fielder Camm C, Allen CJ. British cardiology training assessed. Eur Heart J. 2019;40(30):2475-2477. doi: 10.1093/eurheartj/ehz545
6. Кузьмин К.В., Семенова (Павленко) Е.В., Петрова Л.Е., Закроева А.Г. Коммуникация врача и пациента: прошлое, настоящее, будущее (исторический и медико-социологический анализ). Екатеринбург: Федеральное государственное бюджетное образовательное учреждение высшего образования «Уральский государственный медицинский университет» Министерства здравоохранения Российской Федерации, 2016. 304 с.
7. Богачевская С.А., Капитоненко Н.А. Уровень качества и доступности медицинской помощи при болезнях системы кровообращения в Дальневосточном федеральном округе. Перспективы влияния на него реформы медицинского образования (по данным социологических опросов) // Социальные аспекты здоровья населения. 2017. № 2 (54). С. 5. doi: 10.21045/2071-5021-2017-54-2-5
8. Матыцин Н.О., Богачанская Н.Н., Слюсарь И.В., Аверченко Е.А., Баранов А.И., Казакова А.А. Анализ факторов, определяющих качество медицинской помощи: использование социологического опроса врачей // Социология медицины. 2014. Т. 13. № 2. С. 37–42.
9. Попонина Т.М., Комарова М.Г. Вклад участкового врача в реализацию стратегии профилактики сердечно-сосудистых заболеваний // Сибирский медицинский журнал (г. Томск). 2011. Т. 26. № 3-2. С. 149–151.
10. Решетников А.В., Стадченко Н.Н., Соболев К.Э., Казакова А.А. Российские врачи об изменениях в системе отечественного здравоохранения и обязательного медицинского страхования // Социология медицины. 2015. Т. 14. № 2. С. 3–9.
11. Борщук Е.Л., Калининская А.А., Смирнова С.А. Медико-социальная характеристика профессиональной деятельности участковых врачей // Проблемы стандартизации в здравоохранении. 2020. № 5–6. С. 59–66. doi: 10.26347/1607-2502202005-06059-066
12. Сажина С.В., Шевский В.И., Шейман И.М., Шишкин С.В. Взаимодействие звеньев оказания медицинской помощи: результаты опроса врачей // Социальные аспекты здоровья населения. 2021. Т. 67. № 1. С. 4.
13. Бойцов С.А., Ватолина М.А., Самородская И.В., Барбараш О.Л., Овчаренко О.А., Кондрикова Н.В. Мнение врачей о роли отдельных факторов смертности от болезней системы кровообращения в регионах Российской Федерации // Комплексные проблемы сердечно-сосудистых заболеваний. 2015. № 4. С. 53–60.
14. Ватолина М.А., Самородская И.В., Бойцов С.А. Мнение врачей о вкладе отдельных факторов в показатели смертности от болезней системы кровообращения // Медицинские технологии. Оценка и выбор. 2015. № 2 (20). C. 51–58.
15. Иванова А.Е., Головенкин С.Е., Сульдин С.А. Предотвратимость потерь здоровья при инфаркте миокарда // Социальные аспекты здоровья населения. 2013. Т. 33. № 5 (33). С. 1.
16. Самородская И.В., Ватолина М.А., Бойцов С.А. и др. Факторы, влияющие на смертность от болезней системы кровообращения: мнение врачей различных специальностей // Менеджер здравоохранения. 2015. № 5. С. 6–16.
17. Драпкина О.М., Шепель Р.Н., Марцевич С.Ю. и др. Оценка информированности и опыт применения лекарственных препаратов off-label врачами клинических специальностей // Кардиология. 2021. Т. 61. № 5. С. 41–50. doi: 10.18087/cardio.2021.5.n1510
18. Конради А.О., Звартау Н.Э., Чазова И.Е., Жернакова Ю.В., Schutte A.E., Schlaich M.P. Особенности антигипертензивной терапии и практика назначения селективных агонистов имидазолиновых рецепторов в России по сравнению с другими странами: анализ данных исследования STRAIGHT // Терапевтический архив. 2021. Т. 93. № 4. С. 440–448. doi: 10.26442/00403660.2021.04.200818
19. Линчак Р.М., Компаниец О.Г., Недбайкин А.М., Комков Д.С., Юсова И.А. Что думают и знают врачи об антитромботической терапии при фибрилляции предсердий? // Кардиология. 2014. Т. 54. № 10. С. 32–38. doi: 10.18565/cardio.2014.10.32-38
20. Протасов К.В., Федоришина О.В. Реалии и перспективы профилактики инсульта при фибрилляции предсердий: анализ мнений врачей // Кардиология. 2013. Т. 53. № 10. С. 30–36.
21. Романов П.В., Ярская-Смирнова Е.Р. ред. Профессии социального государства. М.: ООО «Вариант», ЦСПГИ, 2013. 360 с.
Об авторах
С. Л. ЛеонтьевРоссия
Леонтьев Сергей Леопольдович – д.м.н., профессор, директор
ул. Карла Либкнехта, д. 8б, г. Екатеринбург, 620075
Д. О. Михайлова
Россия
Михайлова Диана Олеговна – д.м.н., первый заместитель директора
ул. Карла Либкнехта, д. 8б, г. Екатеринбург, 620075
Е. В. Ануфриева
Россия
Ануфриева Елена Владимировна – д.м.н., заместитель директора по научной работе
ул. Карла Либкнехта, д. 8б, г. Екатеринбург, 620075
В. С. Казанцев
Россия
Казанцев Владимир Сергеевич – к.ф.-м.н., ведущий научный сотрудник
ул. Карла Либкнехта, д. 8б, г. Екатеринбург, 620075
К. В. Кузьмин
Россия
Кузьмин Константин Викторович – к.и.н., начальник научного отдела
ул. Карла Либкнехта, д. 8б, г. Екатеринбург, 620075
Рецензия
Для цитирования:
Леонтьев С.Л., Михайлова Д.О., Ануфриева Е.В., Казанцев В.С., Кузьмин К.В. Проблемы лечения пациентов с заболеваниями системы кровообращения в восприятии медицинских работников (на примере Свердловской области). Здоровье населения и среда обитания – ЗНиСО. 2022;(3):7-17. https://doi.org/10.35627/2219-5238/2022-30-3-7-17
For citation:
Leontiev S.L., Mikhailova D.O., Anufrieva E.V., Kazantsev V.S., Kuzmin K.V. Problems of treating patients with diseases of the circulatory system in the perception of medical workers: Experience of the Sverdlovsk Region. Public Health and Life Environment – PH&LE. 2022;(3):7-17. (In Russ.) https://doi.org/10.35627/2219-5238/2022-30-3-7-17









.png)



























