Перейти к:
Взаимосвязь состояния здоровья и факторов образа жизни у пациентов с сердечно-сосудистыми заболеваниями
https://doi.org/10.35627/2219-5238/2024-32-1-7-14
Аннотация
Введение. О необходимости изучения моделей поведения, связанных с коррекцией образа жизни, свидетельствует не только высокий мировой уровень смертности от болезней системы кровообращения, но и нарастающее бремя факторов сердечно-сосудистого риска.
Цель исследования – оценить динамику факторов риска у лиц с различным состоянием здоровья и роль профилактических рекомендаций в изменении образа жизни.
Материалы и методы. Первый этап исследования (2016 г.) включал 1600 респондентов, второй (2019 г.) – 991, выделены 3 группы в зависимости от состояния здоровья: относительно здоровые, заболевшие за период наблюдения, исходно болеющие. Участники лабораторно и инструментально обследованы по основным факторам сердечно-сосудистого риска: артериальное давление, холестерин (в том числе его атерогенная фракция), курение, индекс массы тела, перенесенные заболевания. Получение профрекомендаций и изменение образа жизни оценивали методом опроса.
Результаты. Наиболее выраженная динамика факторов риска выявлена среди заболевших за период наблюдения: холестерин снизился с 5,7 до 5,2 ммоль/л, p = 0,005, его атерогенная фракция – с 4,3 до 3,4 ммоль/л, p < 0,001, систолическое артериальное давление – со 144 до 128 мм рт. ст., p < 0,001, индекс массы тела – с 30,8 до 30,7 кг/м2 , p = 0,255. Именно эта группа в наибольшей степени (59,3 %) была охвачена профрекомендациями, чаще других групп следовала полученным рекомендациям (39,0 %) и меняла образ жизни (54,7 %), p < 0,001. Наименьший охват был у относительно здоровых (27,4 %), однако эта группа характеризовалась высокой частотой самокоррекции образа жизни (23,8 %). У исходно болеющих доля охвата профрекомендациями в 1,5 раза меньше (38,3 %) по сравнению с группой заболевших за период наблюдения, p < 0,001.
Заключение. Заболевшие за период наблюдения чаще получали профрекомендации и меняли образ жизни, но с увеличением стажа болезни число профрекомендаций снижалось. Решение об изменении образа жизни чаще принимали получившие профрекомендации, реже проводили самокоррекцию.
Ключевые слова
Для цитирования:
Агиенко А.С., Строкольская И.Л., Цыганкова Д.П., Артамонова Г.В. Взаимосвязь состояния здоровья и факторов образа жизни у пациентов с сердечно-сосудистыми заболеваниями. Здоровье населения и среда обитания – ЗНиСО. 2024;32(1):7-14. https://doi.org/10.35627/2219-5238/2024-32-1-7-14
For citation:
Agienko A.S., Strokolskaya I.L., Tsygankova D.P., Artamonova G.V. Relationship between health status and lifestyle factors in patients with cardiovascular diseases. Public Health and Life Environment – PH&LE. 2024;32(1):7-14. (In Russ.) https://doi.org/10.35627/2219-5238/2024-32-1-7-14
Введение. Особое значение в предупреждении и улучшении прогноза болезней системы кровообращения (БСК) имеет первичная и вторичная профилактика модифицируемых факторов риска (ФР), особенно таких, как табакокурение, повышенный уровень артериального давления и холестерина, избыточная масса тела [2]. Следование принципам здорового образа жизни и снижение нагрузки ФР помогает предотвратить до 56 % случаев сердечно-сосудистой смерти, причем вклад лечебных мер составляет 39 % [3]. Отмечено, что ожидаемая продолжительность жизни популяции с валеологически рациональным поведением на 10–15 лет дольше, чем популяции, следующей принципам нездорового образа жизни [2]. Последнее значимо с позиций того, что основной причиной потерь общества в мире (47 %) и в Российской Федерации (21,9 %) являются БСК. Причем пятая часть смертей от БСК приходится на трудоспособное население, что определяет негативный демографический и экономический потенциал [1]. Учитывая, что в российской в популяции старше 25 лет распространенность ФР по разным данным [3][4] составляет от 20,5 % (табакокурение) – 22,9 % (ожирение) до 51,5 % (артериальная гипертензия) – 57,0 % (гиперхолестеринемия), существенную роль приобретает не только активное их выявление, но и проведение широкомасштабных государственных и медицинских профилактических программ по вопросам здорового образа жизни, формированию поведенческих моделей в отношении личной ответственности за сохранение здоровья [5–7]. Необходимы углубленные исследования не только на моделях пациентов, страдающих БСК, которые более привержены рекомендациям врача [5], но и у здоровых лиц. В единичных работах выявлены тенденции к снижению выраженности ФР, связанных с изменением образа жизни [8], что определяет актуальность подобных исследований с целью повышения эффективности профилактических программ.
Таким образом, цель исследования – оценить динамику факторов риска у лиц с различным состоянием здоровья и роль профилактических рекомендаций в изменении образа жизни.
Материалы и методы. В исследование включено 1600 человек, проживающих в г. Кемерове и близлежащих (не далее 50 км от города) поселениях. Все участники подписали информированное добровольное согласие. Исследование соответствует этическим принципам и научному стандарту Надлежащей клинической практики и Хельсинкской декларации Всемирной медицинской ассоциации, исследование получило одобрение локального этического комитета (протокол № 7 от 24.04.2019). Первый этап исследования проведен в 2016 г., второй этап – в 2019 г. Треть обследуемых были респондентами мужского пола, две трети приходилось на женщин. На первом этапе возрастное распределение представлено следующим образом: 8,6 % лиц – 35–40 лет, 19,9 % – 40–49 лет, 33,5 % – 50–59 лет, 36,2 % – 60–69 лет, 0,8 % – 70 лет и старше. На втором этапе возрастное распределение было следующим: 2,8 % лиц – 35–40 лет, 19 % – 40–49 лет, 27,8 % – 50–59 лет, 38,8 % – 60–69 лет, 11,6 % – 70 лет и старше. В целях дальнейшего анализа в динамике отобраны респонденты старше 40 лет, посетившие первый и второй этап исследования очно (рис. 1).
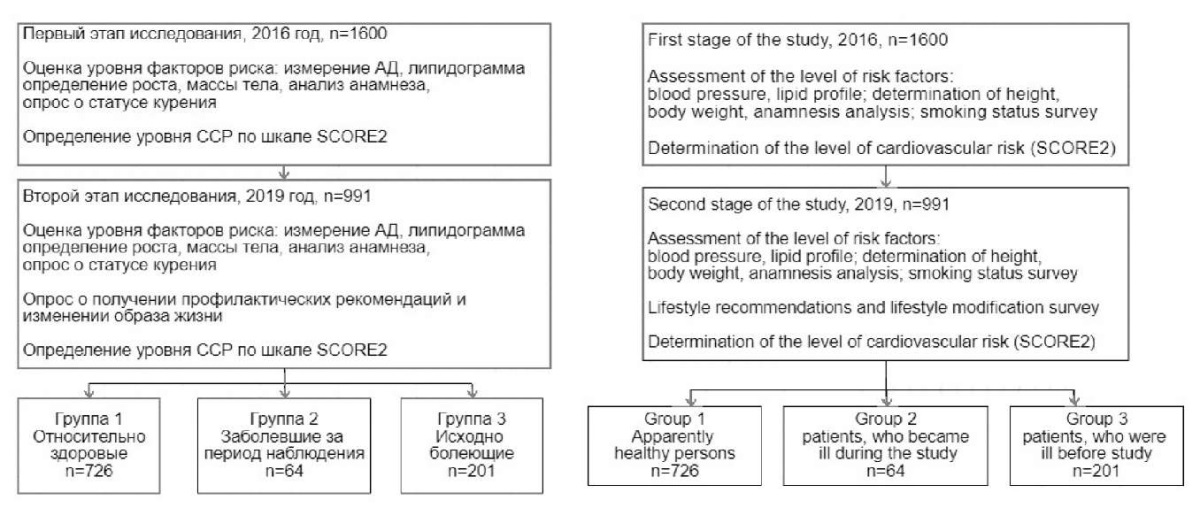
Рис. 1. Дизайн исследования
Примечание: АД – артериальное давление,
ССР – сердечно-сосудистый риск.
Fig. 1. Study design
На втором этапе участников разделили в зависимости от состояния здоровья на 3 группы: 1-я группа (n = 726) – это относительно здоровые, т. е. без отягощенного анамнеза по группе атеросклеротических сердечно-сосудистых заболеваний (стенокардия, инфаркт миокарда), без инсульта, сахарного диабета (СД), заболеваний почек (в частности, ХБП) и семейной гиперхолестеринемии; 2-я группа (n = 64) – это заболевшие атеросклеротическими сердечно-сосудистыми заболеваниями (АССЗ), инсультом и/или СД за период наблюдения; 3-я группа (n = 201) – исходно болеющие АССЗ, инсультом и/или СД. Всего в настоящем исследовании принял участие 991 респондент.
Всех респондентов обследовали по следующим параметрам: артериальное давление (АД), рост и масса тела с подсчетом индекса массы тела (ИМТ), общий холестерин (ХС) с подсчетом уровня холестерина, не относящегося к липопротеидам высокой плотности (ХС-неЛПВП). Методом анкетирования определяли: статус курения, перенесенные заболевания, факт профилактического консультирования в поликлинике и получения рекомендаций по снижению ФР от медицинского работника, а также факт самостоятельного изменения образа жизни.
На всех этапах исследования все респонденты подлежали ежегодному профилактическому осмотру или диспансеризации, согласно приказу МЗ РФ № 404н «Об утверждении Порядка проведения профилактического медицинского осмотра и диспансеризации определенных групп взрослого населения», в рамках которого все должны получить профилактические рекомендации, а в случае выявления высокого уровня ФР – взяты на диспансерное наблюдение. Опрос о получении профилактических рекомендаций проводили только на втором этапе исследования.
Измерение и классификация уровней АД соответствовала требованиям национальных клинических рекомендаций по артериальной гипертензии (АГ) [13]. В категорию с нормальным АД включены лица, имеющие систолическое артериальное давление (САД) 120–129 мм рт. ст. и (или) диастолическое артериальное давление (ДАД) 80–84 мм рт. ст.; в категорию с высоким нормальным – САД в диапазоне 130–139 мм рт. ст., а ДАД – 85–89 мм рт. ст.; в категорию с артериальной гипертензией – САД выше 140 мм рт. ст. и (или) ДАД более 90 мм рт. ст.
Интерпретация уровня ИМТ (формула: масса тела в килограммах, деленная на рост в метрах, возведенных в квадрат) осуществлялась согласно Всемирной организации здравоохранения (ВОЗ) [17]: диапазон индекса 18,5–24,9 кг/м² соответствовал нормальной массе тела, 25,0–29,9 кг/м² – избыточной; ожирение 1-й степени – при ИМТ в диапазоне 30,0–34,9 кг/м² и ожирение 2-й степени – индекс 35,0–39,9 кг/м², ожирение 3-й степени – ИМТ ≥ 40,0 кг/м².
Определение уровня сердечно-сосудистого риска (ССР) по шкале SCORE2 проводилось в соответствии с европейскими рекомендациями (ESC) по профилактике сердечно-сосудистых заболеваний и национальными рекомендациями по кардиоваскулярной профилактике [14][15]. Для этого, согласно правилам применения шкалы, на базовом и проспективном этапах выбраны относительно здоровые респонденты в возрасте от 40 лет, без отягощенного анамнеза по группе АССЗ (стенокардия, инфаркт миокарда, инсульт), не имеющие СД, заболеваний почек (в частности, ХБП) и семейной гиперхолестеринемии. Таким образом, в анализ уровня ССР на базовом этапе вошли 734 участника исследования, а на проспективном – уже 726.
Статистический анализ проведен с применением программного пакета Statistica 6. Качественные показатели описывались в виде частот (n, %), их оценка – с применением критерия хи-квадрат Пирсона, McNemar; количественные показатели описывались в виде центральной тенденции и рассеяния – медиана и интерквартильный размах (Me [ 25, 75 процентили]), а их оценка – с использованием критерия Манна – Уитни, сопоставление показателей первого и второго этапов проводилось с помощью критерия Вилкоксона, p-уровень считался статистически значимым при ≤ 0,05.
Результаты. В группе относительно здоровых лиц (n = 726) выявлено, что медиана ХС-неЛПВП – показателя, который отражает уровень всех апоВ-содержащих (атерогенных) липопротеидов, на первом этапе исследования составляла 4,1 [ 3,4; 4,9] ммоль/л, а на втором снизилась на 0,2 ммоль/л до 3,9 [ 3,1; 4,7] ммоль/л, p = 0,001. Уровень ХС исходно составлял 5,5 [ 4,9; 6,3] ммоль/л, а в динамике уменьшился на 0,1 ммоль/л и составил 5,4 [ 4,7; 6,3] ммоль/л, p = 0,498. Медиана уровня САД в динамике уменьшилась на 7 мм рт. ст. до 125 [ 111; 140] мм рт. ст. против 132 [ 118; 148] мм рт. ст. на первом этапе, p < 0,001. Статус «курит» установлен у 20,5 % (n = 149) респондентов первого этапа против 19,5 % (n = 142) второго этапа, p < 0,001. ИМТ был избыточным на первом и втором этапах исследования и составлял 28 [ 24,8; 31,7] и 28,5 [ 25,2; 32,4] кг/м² соответственно, динамика составила +0,5 кг/м², p < 0,001 (таблица 1).
Таблица 1. Динамика показателей сердечно-сосудистого риска
в зависимости от состояния здоровья
Table 1. Dynamics of cardiovascular risk scores by health status of the subjects
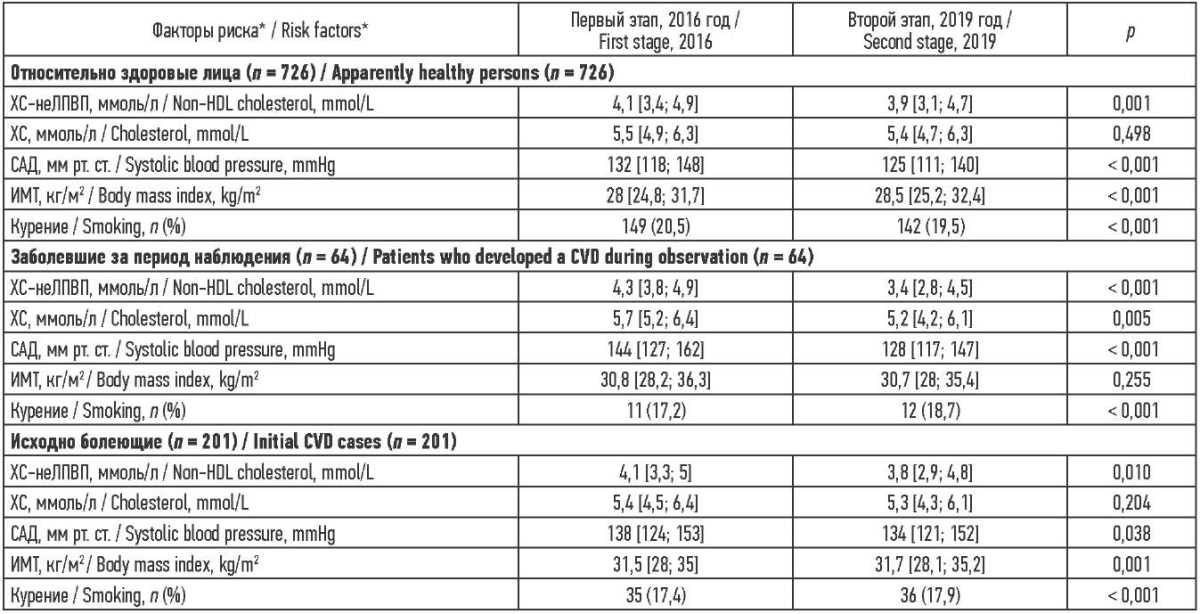
В группе заболевших АССЗ, инсультом и/или СД в течение периода наблюдения (n = 64) показано, что на первом этапе медиана ХС-неЛПВП составляла 4,3 [ 3,8; 4,9] ммоль/л, в динамике показатель уменьшился на 0,9 ммоль/л до 3,4 [ 2,8; 4,5] ммоль/л, p < 0,001. Исходный уровень ХС был 5,7 [ 5,2; 6,4] ммоль/л, снизившись на втором этапе до 5,2 [ 4,2; 6,1] ммоль/л, динамика составила –0,5 ммоль/л, p = 0,005. Выявлено уменьшение медианы уровня САД на 16 мм рт. ст. со 144 [ 127; 162] до 128 [ 117; 147] мм рт. ст. в динамике, p < 0,001. Курильщиков было 17,2 % (n = 11) и 18,7 % (n = 12) на первом и втором этапах соответственно, p < 0,001. Заболевшие характеризовались наличием ожирения I степени: на первом этапе ИМТ был 30,8 [ 28,2; 36,3] кг/м², а на проспективном – 30,7 [ 28; 35,4] кг/м², динамика –0,1 кг/м², p = 0,255 (таблица 1).
Показатели респондентов группы исходно страдающих АССЗ, инсультом и/или СД (n = 201) на первом этапе характеризовались медианой ХСнеЛПВП, равной 4,1 [ 3,3; 5] ммоль/л, в динамике показатель снизился на 0,3 ммоль/л и составил 3,8 [ 2,9; 4,8] ммоль/л, p = 0,010. Исходный уровень ХС был 5,4 [ 4,5; 6,4] ммоль/л, показатель снизился на 0,1 ммоль/л ко второму этапу до 5,3 [ 4,3; 6,1] ммоль/л, p = 0,204. Выявлено уменьшение медианы уровня САД на 4 мм рт. ст. со 138 [ 124; 153] до 134 [ 121; 152] мм рт. ст. ко второму этапу, p = 0,038. Курящие на первом этапе составляли 17,4 % (n = 35) выборки, а на проспективном – 17,9 % (n = 36), p < 0,001. Заболевшие характеризовались наличием ожирения I степени: на первом этапе ИМТ был 31,5 [ 28; 35] кг/м², а на втором – 31,7 [ 28,1; 35,2] кг/м², то есть +0,2 кг/м² в динамике, p = 0,001 (таблица 1).
Следовательно, в ходе исследования во всех группах отмечено снижение уровней атерогенных липопротеидов (ХС-неЛПВП), ХС и САД. Наиболее выраженная динамика показателей прослеживается в группе заболевших в течение периода наблюдения; кроме того, только в этой группе отмечается отрицательная динамика ИМТ. Уменьшение числа курильщиков отмечается только в группе относительно здоровых лиц, в других группах – значимое повышение их количества. Прирост ИМТ в динамике произошел у относительно здоровых и исходно болеющих респондентов.
Относительно здоровые участники исследования чаще не получали профилактических рекомендации (72,6 против 27,4 %, p < 0,001). Выявлено, что изменения в образе жизни респондентов произошли в 39,5 % случаев, в том числе самостоятельно без рекомендаций врача – у 23,8 % участников, что значимо больше, чем в других группах исследования, p < 0,001 (см. табл. 2).
Таблица 2. Изменения образа жизни в зависимости от состояния здоровья респондентов
и профилактических рекомендаций на втором этапе исследования
Table 2. Lifestyle modifications by health status of the respondents
and healthy lifestyle recommendations at the second stage of the study
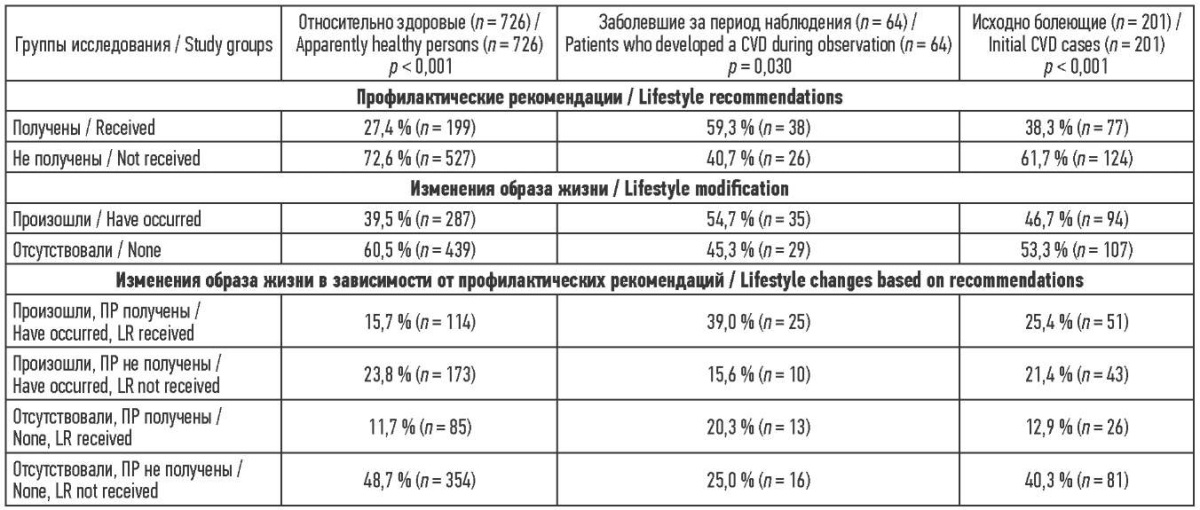
Более половины респондентов, заболевших АССЗ, инсультом и/или СД, за период наблюдения получили профилактические рекомендации и изменили образ жизни (59,3 и 54,7 % соответственно, p = 0,030), что больше, чем в других группах исследования, p < 0,001. Изменения привычного образа жизни при получении консультации специалиста произошли в 39 % случаев против 20,3 %, p = 0,030. Самостоятельные изменения образа жизни наступили в 15,6 % случаев (табл. 2).
В группе исходно болеющих АССЗ, инсультом и/или СД получили рекомендации 38,3 % респондентов, а изменения образа жизни произошли почти у половины группы (46,7 %). Рекомендациям последовали 25,4 % респондентов против 12,9 %, которые получили рекомендации, но образ жизни не изменили, p < 0,001. Самостоятельно изменили свой образ жизни 21,4 % респондентов (табл. 2).
Следовательно, изменения образа жизни чаще происходили среди тех участников исследования, кто получил профилактические рекомендации, чем в их отсутствии. Наименьший охват рекомендациями по изменению образа жизни был в группе относительно здоровых лиц (27,4 %), однако они чаще меняли образ жизни самостоятельно, без получения на это профилактической рекомендации (23,8 %), относительно других групп исследования. Самый высокий охват (59,3 % респондентов) профилактическими рекомендациями был среди заболевших в течение периода наблюдения, они чаще, чем другие группы, следовали полученным рекомендациям (39,0 %) и меняли образ жизни (54,7 %). В группе исходно болеющих доля охвата профрекомендациями в 1,5 раза меньше (38,3 %) по сравнению с группой заболевших за период наблюдения, однако самостоятельные изменения образа жизни происходили чаще (21,4 %), чем в группе заболевших.
Оценка ССР по шкале SCORE2 показала, что относительно-здоровые лица 40–49 лет имеют умеренный сердечно-сосудистый риск без динамики на этапах исследования – на первом этапе 4 [ 3; 7], на втором 4 [ 3; 6], p = 0,007. В более старших возрастных группах отмечена динамика ССР. Так, в возрасте 50– 59 лет медиана риска БСК уменьшилась с 10 [ 7; 14] – очень высокий риск на первом этапе – до 9 [ 7; 12] – высокий риск на втором этапе, p = 0,010. Эта же тенденция наблюдалась у респондентов 60–69 лет – снижение с 19 [ 16; 23] до 18 [ 14; 22], p = 0,420 – очень высокий риск на всех этапах исследования (рис. 2).
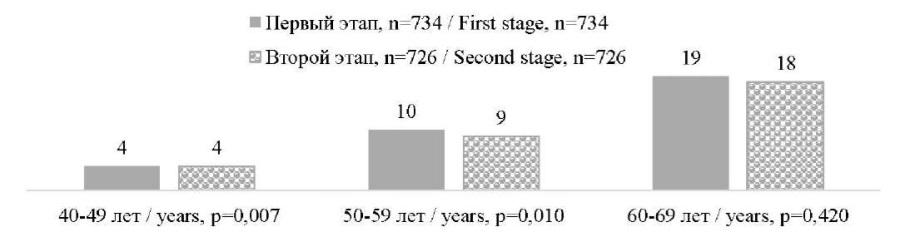
Рис. 2. Динамика медианы сердечно-сосудистого риска
у относительно здоровых лиц по шкале SCORE2
Fig. 2. Dynamics of the median of cardiovascular risk
in apparently healthy persons (SCORE2)
Обсуждение. В предшествующем исследовании авторов показано, что у населения существует высокая потребность в профилактических рекомендациях [9]. Любой контакт с медицинским специалистом должен сопровождаться повышением валеологической грамотности, особенно в части профилактики БСК. Результаты настоящего исследования продемонстрировали недостаточный охват (27,4 %) относительно здоровых лиц профилактическими рекомендациями со стороны специалистов здравоохранения. Известно, что именно здоровые лица являются фундаментом для снижения нагрузки факторов ССР и, как следствие, заболеваемости и смертности в популяции. Согласно полученным данным 39,5 % лиц этой группы изменили образ жизни, что меньше, чем в группах лиц с АССЗ, инсультом и/или СД. Отсутствие должного охвата рекомендациями может являться удовлетворительным результатом, поскольку отражает эффект популяционной профилактики, в частности от реализации массовых профилактических программ, информационной компании по продвижению здорового образа жизни и антиалкогольных и антитабачных законов [6].
Анализ динамики ФР за три года наблюдения выявил, что респонденты, заболевшие в течение периода наблюдения, исходно характеризовались повышенными уровнями ФР в сравнении с относительно здоровыми лицами, что говорит об отсутствии их проактивного наблюдения в поликлинических учреждениях. Снижение выраженности факторов риска (ХС-неЛПВП, ХС и САД) у заболевших на втором этапе вероятно обусловлено применением лекарственных средств. В этой группе респондентов контакт со специалистом здравоохранения (консультирование по вопросам изменения образа жизни и медикаментозной терапии) был значительно чаще (59,3 %), что, вероятно, стало причиной снижения выраженности ФР. Решение проблем с избыточной массой тела и ожирением во всех группах исследования связано с совокупностью поведенческих факторов и нуждается в комплексном подходе, что подтверждается литературными данными [12][16], а у половины пациентов при ухудшении состояния собственного здоровья возникает озабоченность, приводящая к изменению образа жизни [10][11].
В группе исходно болеющих отмечается снижение профилактических консультаций (38,3 %), что частично объяснятся снижением мотивации респондентов к дальнейшему профилактическому наблюдению. Это влечет за собой отсутствие контроля за ФР, влияющими на прогноз основного заболевания, именно поэтому в этой группе не наблюдается положительной динамики по доле курящих лиц и уровню ИМТ.
Следует отметить общую тенденцию в популяции исследования – после получения профилактических рекомендаций пациенты значимо чаще меняли образ жизни, чем в отсутствие таковых.
Есть мнение, что на полноценность профилактической консультации влияет непосредственное наличие у консультирующего врача ФР – чем больше ФР у медицинского специалиста, тем он менее склонен к проведению полноценной профилактической консультации [10]. Наряду с этим наличие условий применения цифровых технологий, автоматизации процесса выдачи рекомендаций и дистанционный контроль их выполнения может ослабить указанную проблему и способствовать увеличению охвата профилактическими рекомендациями и повышению приверженности [9][16].
Расширение охвата населения мерами первичной профилактики, в том числе профилактическими рекомендациями, будет способствовать повышению валеологической грамотности и следованию принципам здорового образа жизни в ближайшем будущем, а в долгосрочной перспективе – снижению выраженности ССР и, как следствие, предотвращению преждевременной смертности от БСК.
Заключение. Установлено, что изменение образа жизни как у относительно здоровых лиц, так и пациентов с БСК, инсультом и/или СД оказывает значимое влияние на выраженность ФР. Относительно здоровые лица в большей степени подвержены мерам популяционной профилактики. Заболевшие за период наблюдения чаще получают профилактические рекомендации и чаще меняют образ жизни, но с увеличением стажа болезни число профилактических консультаций снижается. Решение об изменении образа жизни чаще принимали респонденты, получившие профилактические рекомендации от медицинских работников, реже меняли его самостоятельно.
Список литературы
1. Шарапова О.В., Кича Д.И., Герасимова Л.И. и др. Картографический анализ показателей заболеваемости и смертности от болезней системы кровообращения населения Российской Федерации (2010–2019 гг.) // Комплексные проблемы сердечно-сосудистых заболеваний. 2022. Т. 11. № 1. С. 56-68. doi: 10.17802/2306-1278-2022-11-1-56-68
2. Драпкина О.М., Карамнова Н.С., Концевая А.В. и др. Российское общество профилактики неинфекционных заболеваний (РОПНИЗ). Алиментарно-зависимые факторы риска хронических неинфекционных заболеваний и привычки питания: диетологическая коррекция в рамках профилактического консультирования. Методические рекомендации // Кардиоваскулярная терапия и профилактика. 2021. Т. 20. № 5. С. 273–334. doi: 10.15829/1728-8800-2021-2952
3. Бойцов С.А., Шальнова С.А., Деев А.Д. Эпидемиологическая ситуация как фактор, определяющий стратегию действий по снижению смертности в Российской Федерации // Терапевтический архив. 2020. Т. 92. № 1. С. 4–9. doi: 10.26442/00403660.2020.01.000510
4. Ротарь О.П., Толкунова К.М., Солнцев В.Н. и др. Приверженность к лечению и контроль артериальной гипертензии в рамках российской акции скрининга МММ19 // Российский кардиологический журнал. 2020. Т. 25. № 3. С. 98–108. doi:10.15829/1560-4071-2020-3-3745
5. Сенаторова О.В., Кузнецов В.А., Труфанов А.С. Отношение к здоровью и профилактике заболеваний – как показатель общественного здоровья // Кардиоваскулярная терапия и профилактика. 2019. Т. 18. № 1. С. 156–160. doi:10.15829/1728-8800-2019-1-156-160
6. Стародубов В.И., Сон И.М., Сененко А.Ш. и др. Итоги диспансеризации определенных групп взрослого населения Российской Федерации, 2013-2018 гг. Информационно-аналитический обзор. Центральный научно-исследовательский институт организации и информатизации здравоохранения 2019:114с. ISBN 5-94116-026-7. EDN VAXRCS.
7. Попова Л.А., Милаева Т.В., Зорина Е.Н. Самосохранительное поведение населения: поколенческий аспект // Экономические и социальные перемены: факты, тенденции, прогноз. 2021. Т. 14. № 5. С. 261–276. doi: 10.15838/esc.2021.5.77.15
8. Болотова Е.В., Концевая А.В., Ковригина И.В. Динамика факторов риска сердечно-сосудистых заболеваний в зависимости от статуса диспансерного наблюдения за трехлетний период // Фундаментальная и клиническая медицина. 2020. Т. 5. № 2. С. 39–47. doi: 10.23946/2500-0764-2020-5-2-39-47
9. Агиенко А.С., Строкольская И.Л., Херасков В.Ю., Артамонова Г.В. Эпидемиология факторов риска болезней системы кровообращения и обращаемость населения за медицинской помощью // Комплексные проблемы сердечно-сосудистых заболеваний. 2022. Т. 11. № 4. С.79–89. doi: 10.17802/2306-1278-2022-11-4-79-89
10. Беграмбекова Ю.Л., Плисюк А.Г., Гази Х.Й., Зимакова Е.И., Армаганов А.Г., Орлова Я.А. Осведомленность о факторах риска сердечно-сосудистых заболеваний и готовность к их коррекции: результаты анкетирования пациентов и врачей с помощью открытых вопросов // Артериальная гипертензия. 2022. Т. 28. № 6. С. 641–649. doi: 10.18705/1607-419X-2022-28-6-641-649
11. Захарьян Е.А., Ибрагимова Р.Э. Копинг-стратегии и отношение к здоровью у пациентов кардиологического профиля // Комплексные проблемы сердечно-сосудистых заболеваний. 2022. Т. 11. № 4. С. 7-12. doi: 10.17802/2306-1278-2022-11-4-7-12
12. Бойцов С.А., Деев А.Д., Шальнова С.А. Смертность и факторы риска неинфекционных заболеваний в России: особенности, динамика, прогноз // Терапевтический архив. 2017. Т. 89. № 1. С. 5-13. doi: 10.17116/terarkh20178915-13
13. Кобалава Ж.Д., Конради А.О., Недогода С.В., Шляхто Е.В., Арутюнов Г.П., Баранова Е.И., и др. Артериальная гипертензия у взрослых. Клинические рекомендации 2020 // Российский кардиологический журнал. 2020. Т. 25. № 3. С. 149-218. doi: 10.15829/1560-4071-2020-3-3786
14. Бойцов С.А., Погосова Н.В., Аншелес А.А. и др. Кардиоваскулярная профилактика 2022. Российские национальные рекомендации // Российский кардиологический журнал. 2023. Т. 28. № 5. С. 119–249. doi: 10.15829/1560-4071-2023-5452
15. Visseren FLJ, Mach F, Smulders YM, et al. 2021 ESC Guidelines on cardiovascular disease prevention in clinical practice. Eur Heart J. 2021; 42:3227-3337. doi:10.1093/eurheartj/ehab484
16. Куликова М.С., Горный Б.Э., Концевая А.В., Караулова В.Г., Калинина А.М., Драпкина О.М. Результативность дистанционных технологий при контроле и самоконтроле избыточной массы тела и ожирения у пациентов первичного звена здравоохранения // Профилактическая медицина. 2021. Т. 24. № 10. С. 24–31. doi: 10.17116/profmed20212410124
17. Дедов И.И., Шестакова М.В., Мельниченко Г.А. и др. Междисциплинарные клинические рекомендации «Лечение ожирения и коморбидных заболеваний» // Ожирение и метаболизм. 2021. Т. 18. №1. C. 5-99. doi: https://doi.org/10.14341/omet12714
Об авторах
А. С. АгиенкоРоссия
Агиенко Алена Сергеевна – младший научный сотрудник лаборатории моделирования управленческих технологий отдела оптимизации медицинской помощи при сердечно-сосудистых заболеваниях,
ул. Сосновый бульвар, д. 6, г. Кемерово, 650002.
И. Л. Строкольская
Россия
Строкольская Ирина Леонидовна – к.м.н., научный сотрудник лаборатории моделирования управленческих технологий отдела оптимизации медицинской помощи при сердечно-сосудистых заболеваниях,
ул. Сосновый бульвар, д. 6, г. Кемерово, 650002.
Д. П. Цыганкова
Россия
Цыганкова Дарья Павловна – д.м.н., ведущий научный сотрудник лаборатории эпидемиологии сердечно-сосудистых заболеваний отдела оптимизации медицинской помощи при сердечно-сосудистых заболеваниях,
ул. Сосновый бульвар, д. 6, г. Кемерово, 650002.
Г. В. Артамонова
Россия
Артамонова Галина Владимировна – д.м.н., профессор, заведующая отделом оптимизации медицинской помощи при сердечно-сосудистых заболеваниях, заместитель директора по научной работе,
ул. Сосновый бульвар, д. 6, г. Кемерово, 650002.
Дополнительные файлы
Рецензия
Для цитирования:
Агиенко А.С., Строкольская И.Л., Цыганкова Д.П., Артамонова Г.В. Взаимосвязь состояния здоровья и факторов образа жизни у пациентов с сердечно-сосудистыми заболеваниями. Здоровье населения и среда обитания – ЗНиСО. 2024;32(1):7-14. https://doi.org/10.35627/2219-5238/2024-32-1-7-14
For citation:
Agienko A.S., Strokolskaya I.L., Tsygankova D.P., Artamonova G.V. Relationship between health status and lifestyle factors in patients with cardiovascular diseases. Public Health and Life Environment – PH&LE. 2024;32(1):7-14. (In Russ.) https://doi.org/10.35627/2219-5238/2024-32-1-7-14









.png)



























