Перейти к:
Здоровьесохранные практики россиян при постковидном синдроме
https://doi.org/10.35627/2219-5238/2023-31-10-28-35
Аннотация
Введение. Постковидный синдром, его симптомы, длительность и способы лечения – предмет обсуждения не только в рамках профессионального медицинского сообщества, но и среди различных групп населения. Нарративы интернет пользователей о практиках, направленных на сохранение здоровья в ситуации постковида, помогают понять, какие поведенческие стратегии могут реализовываться людьми, столкнувшимися с постковидным синдромом, и повысить эффективность здоровьесохранных мероприятий.
Цель исследования: дать характеристику здоровьесохранных практик россиян при постковидном синдроме на основе анализа цифровых нарративов о болезни, способах лечения и реабилитации.
Материалы и методы. Проведено качественное социологическое исследование методом тематического анализа цифровых нарративов о постковидном синдроме, размещенных в сети интернет. Объем выборки – 23 публичных дневника, способ отбора – критериальный.
Результаты. Нарративы о постковидном синдроме включают фиксацию а) симптомов заболевания, б) способов поиска и содержания информации о методах лечения, в) особенностей коммуникации с представителями медицинского сообщества и социальным окружением (в т. ч. врачебного газлайтинга), г) практик сохранения здоровья (лечебных, реабилитационных) и их результативности. Изначальная установка нарратора на формальную медицину или самолечение во многом определяла поведенческую стратегию в сфере здоровья в ситуации постковида. Выделено три типа стратегий: 1) стратегия максимальной институционализированной заботы о здоровье, предполагающая реализацию ответственного медицинского поведения (обращение к врачу при первых симптомах, высокий уровень комплаентности), 2) стратегия самостоятельной заботы о здоровье, основанная на значимости собственного мнения (следование «привычным алгоритмам»), 3) стратегия самостоятельной заботы о здоровье с ориентацией на мнение социального окружения (обращение к информации о постковиде в сети интернет, обсуждение с друзьями, знакомыми). Практики заботы о здоровье при всех типах стратегий включали прием лекарственных препаратов, ведение здорового образа жизни, действия по обеспечению психоэмоционального равновесия.
Заключение. Исследование нарративов, связанных с постковидным синдромом, позволило описать поведение человека в условиях нового вызова здоровью, систематизировать основные здоровьесохранные практики, поднять вопросы, связанные с функционированием института здравоохранения, и определить некоторые проявления социальных установок относительно здоровья.
Ключевые слова
Для цитирования:
Барг А.О. Здоровьесохранные практики россиян при постковидном синдроме. Здоровье населения и среда обитания – ЗНиСО. 2023;31(10):28-35. https://doi.org/10.35627/2219-5238/2023-31-10-28-35
For citation:
Barg A.O. Health Preserving Practices of Russians with Post-COVID-19 Syndrome. Public Health and Life Environment – PH&LE. 2023;31(10):28-35. (In Russ.) https://doi.org/10.35627/2219-5238/2023-31-10-28-35
Введение. Практически с самого начала пандемии COVID-19 системы здравоохранения во всем мире начали сталкиваться с жалобами пациентов, переболевших коронавирусной инфекцией, на затяжные симптомы болезни и невозможность полной реабилитации. Подобные состояния получили впоследствии названия “long COVID” [1], или “long-haul COVID” [2] (длительный ковид), “chronic COVID” (хронический ковид) [3], “post-COVID-19 conditions” (постковидные состояния) [4], “post COVID-19 syndrome” (постковидный синдром) [5], “post-acute sequelae of SARS-CoV-2” (PASC) (постострые последствия SARS-CoV-2) [6] и обнаруживались примерно у 10 % перенесших COVID-19 [7]. В сентябре 2020 г. в Международную классификацию болезней 10-го пересмотра (МКБ-10) был добавлен код U09.9 – Состояние после COVID-19 неуточненное, позволяющий устанавливать связь с заболеванием COVID-19 и содержащий отсылку к постковидному состоянию и постковидному синдрому1.
Всемирная организация здравоохранения (ВОЗ) в общем виде определила постковидный синдром как совокупность долгосрочных симптомов (например, утомляемость, одышка и когнитивная дисфункция), наблюдаемых у некоторых лиц, перенесших COVID-192. Национальный институт здоровья США (NIH) под постковидным синдромом понимает проблемы со здоровьем, с которыми сталкиваются люди, переболевшие COVID-19, на протяжении нескольких месяцев3. В методических рекомендациях Минздрава РФ «Медицинская реабилитация при новой коронавирусной инфекции (COVID-19)», выпущенных в ноябре 2022 г., под длительным ковидом подразумевались клинические проявления заболевания COVID-19, длящиеся более четырех, но менее двенадцати недель с начала болезни; если проявления наблюдаются свыше двенадцати недель, речь идет уже о постковидном синдроме4. При этом сам термин «длительный ковид» является «народным», созданным в процессе коммуникации рядовых граждан, в первую очередь в социальных сетях [8]. И именно нарративы пациентов, признанные важным дополнением в перспективе развития доказательной медицины [9], стали значимым источником знаний о постковидных состояниях, обеспечивающим «субъективные доказательства» (“subjective evidences”) эффективности способов противодействия [10]. Пациентские нарративы являются не только источником информации, но и способом обеспечить поддержку [11], имеют терапевтическую, этическую и политическую значимость [12].
Зарубежные исследователи цифровых нарративов интернет-пользователей о длительном ковиде и постковидных состояниях пришли к ряду интересных выводов, например о высоком уровне обеспокоенности воздействием вакцинации на людей, страдающих длительным ковидом [13], или о важности обмена информацией о его симптомах [14]. При этом практики заботы о здоровье в ситуации постковидного синдрома, особенно в российских условиях, в исследовательский фокус фактически не попадали.
Цель исследования – дать характеристику здоровьесохранных практик россиян при постковидном синдроме на основе анализа цифровых нарративов о болезни, способах лечения и реабилитации.
В рамках исследования практики понимаются как единичные «повторяющиеся физические действия и непрерывные процессы осмысления, основанные на взаимосвязи действий и высказываний» [15], как «рутинные типы поведения» [16], очень устойчивые и трудноизменяемые в силу их восприятия как «нечто само собой разумеющегося», как «части естественного порядка вещей» [17]. Непосредственная рутинизация действия здесь детерминируется двойственностью структуры повседневной жизни. С одной стороны, обыденность практик позволяет сохранять целостность поведенческих стратегий, с другой – именно изменения в социальных практиках позволяют рождаться новым стратегиям [18].
Нарративы трактуются как рассказанные истории, посредством которых авторы, интерпретируя события своей жизни, систематизируют индивидуальный опыт и конструируют идентичность [19]. Фокус исследования направлен на «нарративы о нездоровье» (“illness narratives”) – истории людей, столкнувшихся с разнообразными негативными последствиями перенесенного заболевания COVID-19, и включают в том числе «нарративы пациентов» (“patient narratives”) [20], авторы которых обращались в медицинские учреждения за получением специализированной помощи.
Материалы и методы. В качестве источников информации выступили русскоязычные тексты публичных дневников и комментарии к ним, размещенные на интернет-платформах для создания и просмотра контента и в социальных сетях: «Дзен», «Живой журнал» («ЖЖ»), «ВКонтакте» с марта 2020 г. по июль 2023 г. Применялся целевой метод отбора (критерий отбора – нарратив, созданный человеком, испытывающим негативные последствия перенесенного COVID-19 в течение нескольких недель или дольше). На этапе первичного поиска использовались ключевые слова «постковид», «постковидный синдром», «после ковида», «лонг-ковид», «затяжной ковид». Объем выборочной совокупности составил 23 дневника (17 были размещены на авторских каналах на платформах «Дзен» и «Живой журнал» или в качестве раздела «истории подписчиков» на крупных каналах «Фельдшер» (44,7 тыс. подписчиков), «PRO зрелость» (65,4 тыс. подписчиков), «Сноб» (103,7 тыс. подписчиков), 6 – в социальной сети «ВКонтакте»). Все тексты были размещены авторами дневников в открытом режиме, т. е. в формате «неограниченной публичности» [12].
Анализ нарративов осуществлялся с помощью тематического анализа [21], в рамках которого были выделены центральные темы, связанные а) с идентификацией авторами своего состояния как постковида, б) с практиками заботы о здоровье, в) со взаимодействием с социальным окружением и институтами.
Результаты. Анализ публичных дневников дал возможность определить основные симптомы, которые позволяют говорить о столкновении человека с постковидным синдромом. Как правило, они проявляются с различной степенью тяжести и выраженности, а также в разного рода сочетаниях, иногда присутствует большинство. Самые распространенные – повышенная утомляемость и сильная слабость («Все мои попытки дать физическую нагрузку пресекала внутренняя дрожь», «Я с трудом одолевала рабочие смены, после могла только лежать»5), отдышка и/или затрудненность дыхания, проблемы с концентрацией внимания и памятью («Концентрация была нулевая, я начинала читать и уже к концу главы забывала, что было в начале», «…резко упали концентрация внимания и память»), а также неврологическая симптоматика – признаки депрессии («…были депрессивные настроения», «…добавились перепады настроения, раздражительность, плаксивость», «…ничего не хочется или все раздражает, трудно сдерживать настроение»), которые могут быть достаточно серьезными, вплоть до диагностики клинической депрессии («…решение <…> вводить в схему моего лечения антидепрессанты»), нарушение сна и головные боли. Часто, но не всегда, встречаются искажение обоняния, нарушение зрения, редко – дезориентация или потеря ориентации в пространстве («я поняла, что потеряла ощущение себя в пространстве», «Однажды я даже заблудилась на улице, которую знаю с детства»).
Продолжительность «постковида» варьируется от 1–3 месяцев до года («...спустя полгода после болезни <…> такое чувство, что пошла вторая постковидная волна. Самая большая проблема – невозможность проснуться по утрам <…> Эти свои утренние пробежки с будильниками я совершенно не помню. Это пугает»), иногда он длится дольше.
Обнаружение последствий ковида одинаково практически у всех. Есть разница в скорости реагирования на симптомы, которая связана с факторами времени: 1) вначале пандемии никто (ни врачи, ни больные) не знал о существовании синдрома, поэтому люди не сразу понимали, что происходит («...продолжала списывать состояние на нестабильный график и загруженность перед праздниками», «...я долго не осознавала, что со мной что-то не так»), и не сразу начинали действовать; 2) впоследствии о постковиде стали писать в средствах массовой информации и социальных сетях, научным сообществом проводились исследования, соответственно, страдающие быстрее идентифицировали свое состояние, а врачи получили некоторое представление о течении заболевания еще и из собственной практики наблюдения за пациентами. Таким образом, если первые, соприкоснувшиеся с необычным состоянием, в случае обращения к медицинским работникам могли столкнуться с непониманием («...врачи только разводят руками», «В то время никто не думал, что так может проявляться ковид», «Я подозревала, что виной тому коронавирус, но мне никто не верил»), то следующие уже получали подтверждение своих предположений о том, что у них постковидный синдром («Терапевт, долго изучая результаты, изрек только одно слово: постковид»).
В зависимости от степени тяжести и продолжительности симптоматики, а также с учетом вышеупомянутых факторов времени при обнаружении постковидного синдрома наблюдается реализация нескольких линий поведения / поведенческих стратегий и включения в повседневность определенных наборов здоровьесохранных практик.
Изначальный выбор стратегии сопряжен с практиками, которые человек привык осуществлять, реализуя медицинское поведение, и касается принятия решения об обращении к врачу. Как правило, в начале болезни, особенно в первое время, пока еще не было известно о таком явлении, люди предпринимали самостоятельные попытки выхода из постковида. Если течение болезни было относительно легким, то этого было достаточно («...слабость, дрожь и постоянная усталость прошли за месяц, к врачам не ходила, просто соблюдала щадящий режим труда и отдыха, много спала»), в случае тяжелого и долгого заболевания практически все прибегали к помощи специалистов.
Прослеживается такая закономерность: человек, который обычно придерживается практик самолечения, несмотря на тяжесть симптоматики, долго мирится со своим состоянием, пытается его перебороть какими-то привычными способами («...кашель был сухой начала пить амбробене начала откашливается с мокротой, но кашель так и остался и свист с горла не уходит, всякие сосульки не помогают, может было у кого так?») и оттягивает поход к врачу до того момента, пока не становится совсем плохо («…есть люди, которым намного труднее и хуже, чем мне. Все что со мной происходит – это норма, с этим не нужно ничего делать, все решится само <…> В общем... Записалась я к врачу»), особенно это касается трудностей с ментальным здоровьем («Это так неудобно рассказать кому-то о том, что у тебя есть “душевные” сложности»). Это довольно гетерогенная группа, к ней могут принадлежать и люди, ведущие активный и здоровый образ жизни, «спорт-ориентированные», умеющие работать с информацией, но, например, отрицательно относящиеся к лекарственным препаратам («...лечилась витаминами, микроэлементами, БАДами и сном. Никаких медикаментов, только поддержка организма в его борьбе»), и те, кто не особенно задумывается об образе жизни, а просто им несвойственно обращаться к специалистам и привычнее прибегать к принятым, например, в семье, способам самостоятельного преодоления, «перебарывания» плохого самочувствия.
К другому типу относятся нарраторы, которые регулярно следят за своим состоянием здоровья и консультируются с врачами независимо от серьезности проявлений недугов. Это может быть обращение за советом к знакомым врачам («…постоянно сотрудничаю с врачами из мира доказательной медицины», «Наутро я обзвонила всех своих знакомых врачей») или посещение поликлиники («Я ходила по неврологам и нейрохирургам, по различным врачам»). Они уверены, что «…никто, никто не может лечить сам себя, особенно когда находится в таком состоянии».
Есть и третья категория людей, которые озабочены своим здоровьем, но первым решением для них является самодиагностика, консультирование с другими в социальных сетях («Какие можно анализы сдать, чтобы понять что лечить надо? Коинический анализ крови сдавала – нормальный», «кто-нибудь принимал скайвиру? Поделитесь мнением»), сдача различного рода анализов («Я сама пошла на платную КТ»), попытка их интерпретации («…помогите расшифровать анализы. Все хорошо или же есть воспалительный процесс?!»), а уже потом, возможно, обращение к доктору.
Представив систему действий людей в виде цикличного алгоритма, мы видим, что выбор стратегии самолечения при постковидном синдроме срабатывал только в случае улучшения состояния, в другом – обращение к врачам становилось неизбежностью (рисунок).
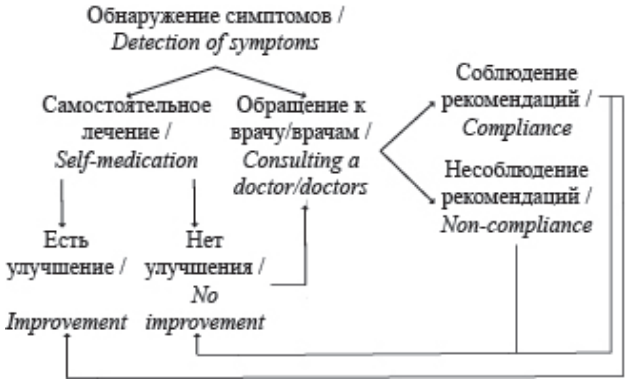
Рисунок. Поведенческие стратегии при постковидном синдроме
Figure. Behavioral strategies for the post-COVID-19 syndrome
После посещения врача соблюдение или несоблюдение его рекомендаций оказывается следующей развилкой на выбранном пути исцеления.
Рассматривая здоровьесохранные практики при постковидном синдроме, необходимо разделить их на диагностические, лечебные и реабилитационные. И те, и другие, и третьи реализовывались в зависимости от выбранной стратегии (самолечение или скорое обращение к врачу) с варьированием их наборов. Продолжая основываться на выделенных категориях пострадавших людей, скажем, что регулярно следящие за своим состоянием здоровья и сотрудничающие с врачами старались добиться внимания и советов докторов, как только идентифицировали свое состояние. Это самая «правильная» с точки зрения ответственного медицинского поведения группа, однако на первом году пандемии ее вынуждали менять стратегию в случае столкновения с непониманием и недоверием в медицинской среде («Врачи считали меня истеричкой»). Не находя поддержки у специалистов, люди или настаивали на своей правоте и в конце концов находили «своего» врача («Мне повезло, что я нашла врача») или обращались за поддержкой к возникающим тогда в социальных сетях сообществам, что переводило стратегию в иное русло и создавало риски здоровью («На данный момент я состою в десятках групп по ковиду и постковиду»). Это фиксирует наше внимание на проблеме доверия в отношениях «врач – пациент», причем как с позиции доверия пациента врачу, так и наоборот – доверия врача пациенту. Ситуация отрицания постковидного синдрома медицинскими работниками в первую очередь разрушала доверие человека к отдельному врачу, и если не складывались условия, в которых «больной идет к врачу с доверием – врач верит пациенту», то в конце концов нарушалось и институциональное доверие человека. Устранение сомнений профессионального сообщества в наличии постковидного синдрома было условием возможности обратной смены стратегии.
В целом в наборы практик рассматриваемой категории людей обычно входили все их виды, т. е. им свойственно сдавать анализы по назначению доктора, соблюдать прием назначенных препаратов, а также внимательно относиться к реабилитационным мероприятиям (таблица).
Таблица. Здоровьесохранные практики при постковидном синдроме
Table. Health preserving practices of the Russians with post-COVID-19 syndrome
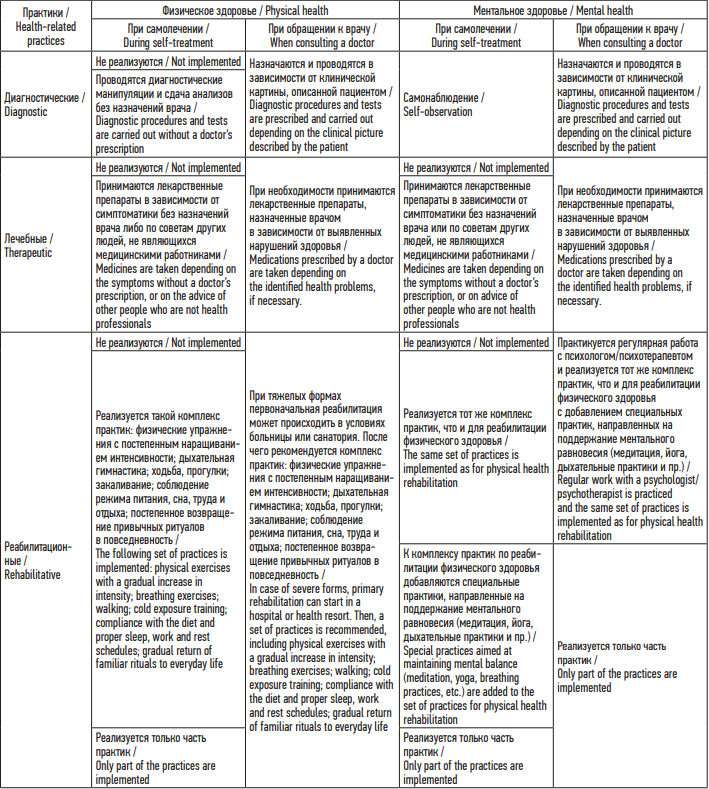
В представленной таблице обобщены здоровьесохранные практики при постковидном синдроме в зависимости от выбранной стратегии, а также можно увидеть их сочетания. Выше мы говорили о типичном наборе практик, характерном для здоровьеориентированных людей, обычно реализующих ответственное медицинское поведение, но в этот набор входят практики, касающиеся преимущественно физического здоровья. Отдельно стоит отметить специфику принятия решений о восстановлении ментального здоровья, нарушения которого часто упоминались в нарративах.
Независимо от привычной для человека стратегии медицинского поведения, здоровьесохранные практики, направленные на решение проблем с эмоциональным состоянием, больше зависели от принятых и усвоенных им ранее установок относительно психологической/психиатрической помощи (в рассматриваемых текстах не было случаев, когда данный вид практик применялся человеком до столкновения с постковидом). Кто-то прибегал к дружеской поддержке, замещая экспертную («…помогло ныть про свой постковид приятельнице в таком же положении. <…> У нас даже чат в вотсапе называется до сих пор “проснись и ной”. Это типа такая бытовая психотерапия…»), кто-то самостоятельно принимал успокоительные, не отрицая возможности обращения к врачу («Важно <…> хотя бы принимать успокоительные или обратиться за помощью к врачам, чтобы они назначили антидепрессанты»), кто-то легко соглашался на помощь специалиста («Немного позднее я обратилась к психиатру»), а кто-то отрицал необходимость в психологическом сопровождении («...люди и без психологов выкарабкиваются, если знают, что по Павлову голова страдает от химии крови», «психиатры только залечат», «антидепрессанты это не выход из положения»). Тем не менее постковидный синдром, сочетающийся с тяжелыми ментальными нарушениями, вынуждал людей идти к психологу/психиатру либо самостоятельно, либо по направлению врача другой специальности. Это меняло их отношение к данной практике заботы о здоровье в лучшую сторону, снимая страхи и предубеждения («…картина в голове. Я сижу напротив врача и говорю ему, что у меня не все в порядке <…> чувствую себя от одной этой мысли очень глупо <…> И знаете, все прошло нормально! Я просто <…> взяла и рассказала о своих переживаниях и тревогах <…> Ничего не случилось! Никто не смеялся, не задавал ехидные вопросы. <…> не бросайте лечение, не бойтесь принимать таблетки»).
Комплексы практик, типичные для людей, склонных пренебрегать обращением к врачу, разнятся, т. к. это самая неоднородная группа. Если человек беспокоится о своем здоровье, но предпочитает «естественные» методы борьбы с недугом («без лекарств»), то, скорее всего, он будет очень внимателен к образу жизни и реализует весь комплекс реабилитационных практик, исключив медицинскую диагностику и медикаментозное лечение. Если же это тот, кто считает, что «не круто ходить по врачам», то он может очень долго пытаться справляться сам, применяя все те же реабилитационные практики или их часть, может прибегнуть к каким-то лекарственным препаратам в зависимости от симптоматики и без назначений врача либо по советам других людей, не являющихся медицинскими работниками, а потом уже решить проверить здоровье у специалистов («...я какая-то странная, что проверяю свое здоровье»).
Совокупность действий по выходу из болезни, присущая тревожащимся о здоровье, но предпочитающим самолечение, основанном на мнении группы, как правило будет состоять из активной «групповой» и самодиагностики («...что это можно быть?! Боль локализируемая с лева ближе к почкам, слабость, боль в груди при вдохе?», «Здравствуйте, подскажите, пожалуйста, что тут может болеть?»), проведения диагностических манипуляций и сдачи анализов без назначений врача («Анализы сдавала на ревмофактор-отрицательный, узи вен делала, варикоза нет. Что проверить?»), а также интерпретации результатов анализов и назначения лечения с помощью обсуждения в социальных сетях с другими пострадавшими от постковида ([вопрос] «Подскажите пожалуйста что это началось после ковида. И как лечить без похода в больницу», [ответ] «Гиперкератоз обыкновенный. Распарить, отшелушить аккуратненько и увлажнить»), частично будут осуществлены реабилитационные практики. Отметим, что в онлайн-обсуждениях симптомов и анализов часто дают совет идти к докторам («Ко врачу, воспаление нижней доли, не тяните», «Немедленно к врачу. Правильно люди подсказывают», «Все же надо обратиться больницу для получения более детального лечения, чтобы не пить абы что»), и этот факт несколько облегчает рисковую ситуацию, сопряженную со стратегией самолечения такого характера, т. к. может спровоцировать сменить одну линию поведения на другую.
Обсуждение. Описываемые в дневниках симптомы постковида относятся к наиболее часто упоминаемым как в пациентском, так и в научном дискурсе. Так, межстрановый опрос взрослых респондентов, испытывающих пролонгированное действие COVID-19, выявил пять групп симптомов, характерных для большинства опрошенных, – респираторные, общие вирусные, обонятельные/вкусовые, когнитивные и связанные с ментальным здоровьем [22]. Метаанализ 76 исследований, посвященных симптомам постковида, показал, что в число десяти наиболее популярных входят утомляемость, нарушения сна, одышка, тревога и депрессия, потеря концентрации внимания, изменение обоняния и пр. [23]. Упоминаемые в изученных русскоязычных нарративах симптомы депрессии, согласно научным данным, обнаруживаются у 35 % пациентов при краткосрочном, среднесрочном и долгосрочном наблюдении после перенесенного COVID-19 [24].
Длительность проявления постковидной симптоматики, обозначенная в дневниках, не достигает максимальных значений. Так, согласно данным проспективного итальянского исследования, постковидный синдром («post-COVID-19 syndrome») наблюдался у 36 % пациентов спустя два года после перенесенного заболевания [25].
Декларируемые в нарративах сложности в коммуникации с представителями официальной медицины, отказ врачей верить в наличие долгосрочных эффектов COVID-19, особенно в первый год пандемии, обсуждаются и в зарубежных исследованиях. Так, опрос, проведенный осенью 2021 г. в США, показал, что 79 % респондентов, столкнувшихся с постковидным синдромом, имели негативный опыт взаимодействия с представителями медицинского сообщества (34 % сталкивались с отказом признавать существование длительного COVID-19, 41 % – с отсутствием рекомендаций по лечению) [26]. Участники опроса, проведенного в начале 2022 г. в Бразилии, также говорили о случаях медицинского газлайтинга при обсуждении своего физического и психологического состояния после перенесенной коронавирусной инфекции [27].
В этой связи публичные непрофессиональные нарративы о постковиде, в частности об обнаруживаемых симптомах и способах заботы о здоровье, стали важным ресурсом для всех столкнувшихся с длительными последствиями COVID-19 [13].
Значимость интернет-источников, в т. ч. социальных сетей, для поиска информации о симптомах и способах лечения постковидного синдрома, выявленная в настоящем исследовании, подчеркивается также в работе американских ученых, проведших серию полуструктурированных интервью с женщинами, столкнувшимися с постковидом, – некоторые даже называли онлайн платформы основным источником информации о последствиях COVID-19 [28].
Обнаруженная связь типичного для человека поведения в сфере здоровья и поведения в ситуации постковидного синдрома в целом укладывается в теорию устойчивости здоровьесохранных поведенческих стратегий [29], особенно редко изменяемых в среднем возрасте [30]. Это подтверждает и выявленное поведение некоторых авторов дневников в отношении лекарств (самоназначение, в т. ч. на основании советов в интернете) – согласно данным Аналитического центра НАФИ, за период с 2020 по 2023 г. 44 % россиян приобретали рецептурные препараты без рецепта и назначения врача6.
Изученные нарративы о постковидном синдроме содержат значительное количество упоминаний ментального здоровья – симптомов, связанных с его ухудшением, эмоций, испытываемых на различных стадиях болезни, психоэмоционального благополучия и потребностей в специализированной психологической помощи. Это подтверждает тезис о «повороте к ментальному здоровью» в «постковидную эру» [31], важности расставления новых акцентов на сохранении и укреплении психического здоровья населения.
Заключение. Исследование нарративов, связанных с последствиями коронавирусной инфекции, дало возможность не только лучше понять саму болезнь, но и изучить поведение человека в условиях измененной реальности, систематизировать основные здоровьесохранные практики, поднять вопросы, связанные с функционированием института здравоохранения, и определить некоторые проявления социальных установок относительно здоровья.
Проведенный анализ публичных текстов показал, что после фиксации и осознания необычной симптоматики люди прибегали к реализации типичного для них поведения относительно своего здоровья как в выборе поведенческой стратегии, так и в наборе практик, в нее включенных (диагностических, лечебных и реабилитационных). На коррекцию привычных паттернов влияли тяжесть и длительность болезни, а также внешние социальные контексты.
Полученные данные позволили выделить два типа стратегий, направленных на сохранение здоровья в ситуации постковида: 1) стратегия максимальной институционализированной заботы о здоровье, предполагающая реализацию ответственного медицинского поведения; 2) стратегия самостоятельной заботы о здоровье, в которой выявлено два основания реализации ее вариантов: значимость собственного мнения или ориентация на мнение социального окружения.
Значимый вывод исследования связан с распространенными среди россиян предубеждениями и негативными установками относительно психологической и тем более психиатрической помощи. Поскольку одними из самых распространенных симптомов постковидного синдрома были различные нарушения ментального здоровья, пациентам приходилось преодолевать принятые стереотипы и сотрудничать со специалистами в области психологии/психиатрии. В итоге эта новая для большинства здоровьесохранная практика получила более широкое распространение и, возможно, закрепится в дальнейшем у тех, кто с ней не соприкасался до пандемии.
1. International Statistical Classification of Diseases and Related Health Problems (ICD) // Официальный сайт ВОЗ. URL: https://www.who.int/standards/classifications/classification-of-diseases (дата обращения: 01.10.2023).
2. Коронавирусная инфекция (COVID-19): постковидный синдром. Вопросы и ответы. 28 марта 2023 г. // Официальный сайт ВОЗ. URL: https://www.who.int/ru/news-room/questions-and-answers/item/coronavirus-disease-(covid-19)-post-covid-19-condition (дата обращения: 01.10.2023).
3. Long COVID // Официальный сайт Национального института здоровья (National Institutes of Health). URL: https://covid19.nih.gov/covid-19-topics/long-covid (дата обращения: 01.10.2023).
4. Временные методические рекомендации «Медицинская реабилитация при новой коронавирусной инфекции (COVID-19). Версия 3 (01.11.2022)» (утв. Минздравом России).
5. Здесь и далее приводятся цитаты из публичных дневников с сохранением оригинальных формулировок, орфографии и пунктуации нарраторов.
6. Лекарственная безопасность: ошибки россиян при лечении и приеме лекарств. 8 июня 2023 г. // Официальный сайт Аналитического центра НАФИ. [Электронный ресурс] Режим доступа: https://nafi.ru/analytics/lekarstvennaya-bezopasnost-oshibki-rossiyan-prilechenii-i-prieme-lekarstv/ (дата обращения: 03.10.2023).
Список литературы
1. Crook H, Raza S, Nowell J, Young M, Edison P. Long covid – mechanisms, risk factors, and management. BMJ. 2021;374:n1648. doi: 10.1136/bmj.n1648
2. Thompson CM, Babu S, Gerlikovski E, et al. Living with long COVID: A longitudinal interview study of individuals’ communicative resilience through the “long haul”. Health Commun. 2023:1-17. doi: 10.1080/10410236.2023.2257941
3. Riepl M, Kaiser J. Compounding for the treatment of COVID-19 and long COVID, Part 4: The legacy of chronic COVID. Int J Pharm Compd. 2023;27(4):284-293.
4. Rach S, Kühne L, Zeeb H, Ahrens W, Haug U, Pohlabeln H. Mild COVID-19 infection associated with post-COVID-19 condition after 3 months – A questionnaire survey. Ann Med. 2023;55(1):2226907. doi: 10.1080/07853890.2023.2226907
5. Fouad MM, Zawilla NH, Maged LA. Work performance among healthcare workers with post COVID-19 syndrome and its relation to antibody response. Infection. 2023;51(4):839-849. doi: 10.1007/s15010-022-01942-4
6. Liu TH, Ho CH, Chen DT, et al. Omega-3 polyunsaturated fatty acids and the psychiatric post-acute sequelae of COVID-19: A one-year retrospective cohort analysis of 33,908 patients. Brain Behav Immun. 2023;114:453-461. doi: 10.1016/j.bbi.2023.09.008
7. Davis HE, McCorkell L, Vogel JM, Topol EJ. Long COVID: major findings, mechanisms and recommendations. Nat Rev Microbiol. 2023;21(3):133–146. doi: 10.1038/s41579022-00846-2
8. Callard F, Perego E. How and why patients made Long Covid. Soc Sci Med. 2021;268:113426. doi: 10.1016/j.socscimed.2020.113426
9. Gadebusch Bondio M, Herrmann IF. Cancer and life beyond it: Patient testimony as a contribution to subjective evidence. Recent Results Cancer Res. 2021;218:259-274. doi: 10.1007/978-3-030-63749-1_17
10. Roth PH, Gadebusch-Bondio M. The contested meaning of “long COVID” – Patients, doctors, and the politics of subjective evidence. Soc Sci Med. 2022;292:114619. doi: 10.1016/j.socscimed.2021.114619
11. Drewniak D, Glässel A, Hodel M, Biller-Andorno N. Risks and benefits of web-based patient narratives: Systematic review. J Med Internet Res. 2020;22(3):e15772. doi: 10.2196/15772
12. Лехциер ВЛ, Готлиб АС. Пациентские нарративы из ковидных отделений в социальных сетях // Вестник Санкт-Петербургского университета. Социология. 2022. Т. 15. № 4. С. 384–404. doi: 10.21638/spbu12.2022.405
13. Lekhtsier VL, Gotliv AS. Patient narratives from COVID-19 wards in social media. Vestnik Sankt-Peterburgskogo Universiteta. Sotsiologiya. 2022;15(4):384-404. (In Russ.) doi: 10.21638/spbu12.2022.405
14. Miyake E, Martin S. Long Covid: Online patient narratives, public health communication and vaccine hesitancy. Digit Health. 2021;7:20552076211059649. doi: 10.1177/20552076211059649
15. Santarossa S, Rapp A, Sardinas S, et al. Understanding the #longCOVID and #longhaulers conversation on Twitter: Multimethod study. JMIR Infodemiology. 2022;2(1):e31259. doi: 10.2196/31259
16. Тартаковская И.Н. Изменение практик в ситуации пандемии: стратегии совладания с кризисом // Мир России. 2022. Т. 31. № 3. С. 96–114. doi: 10.17323/1811038X-2022-31-3-96-114
17. Reckwitz A. Toward a theory of social practices: A development in culturalist theorizing. Eur J Soc Theory. 2002;5(2):243–263. doi: 10.1177/13684310222225432
18. Seidl D, Whittington R. How crisis reveals the structures of practices. J Manag Stud. 2021;58(1):240-244. doi: 10.1111/joms.12650
19. Bourdieu P. Structures, habitus, practices. In: Faubion J, ed. Rethinking the Subject. An Anthology of Contemporary European Social Thought. NY: Routledge; 1995. doi: 10.4324/9780429497643
20. Riessman CK. Narrative Methods for the Human Sciences. London: SAGE; 2008.
21. Grob R, Schlesinger M, Barre LR, et al. What words convey: The potential for patient narratives to inform quality improvement. Milbank Q. 2019;97(1):176-227. doi: 10.1111/1468-0009.12374
22. McAllum K, Fox S, Simpson M, Unson C. A comparative tale of two methods: How thematic and narrative analyses author the data story differently. Commun Res Pract. 2019;5(3):358-375. doi: 10.1080/22041451.2019.1677068
23. Larson JL, Zhou W, Veliz PT, Smith S. Symptom clusters in adults with post-COVID-19: A cross-sectional survey. Clin Nurs Res. 2023;32(8):1071-1080. doi: 10.1177/10547738231191655
24. Kuodi P, Gorelik Y, Gausi B, Bernstine T, Edelstein M. Characterization of post-COVID syndromes by symptom cluster and time period up to 12 months post-infection: A systematic review and meta-analysis. Int J Infect Dis. 2023;134:1-7. doi: 10.1016/j.ijid.2023.05.003
25. Mazza MG, Palladini M, Poletti S, Benedetti F. Post-COVID-19 depressive symptoms: Epidemiology, pathophysiology, and pharmacological treatment. CNS Drugs. 2022;36(7):681702. doi: 10.1007/s40263-022-00931-3
26. Peghin M, De Martino M, Palese A, et al. Post-COVID-19 syndrome 2 years after the first wave: The role of humoral response, vaccination and reinfection. Open Forum Infect Dis. 2023;10(7):ofad364. doi: 10.1093/ofid/ofad364
27. Au L, Capotescu C, Eyal G, Finestone G. Long covid and medical gaslighting: Dismissal, delayed diagnosis, and deferred treatment. SSM Qual Res Health. 2022;2:100167. doi: 10.1016/j.ssmqr.2022.100167
28. Au L, Capotescu C, Curi A, Gonçalves Leonel da Silva R, Eyal G. Long Covid requires a global response centred on equity and dialogue. Glob Health Action. 2023;16(1):2244757. doi: 10.1080/16549716.2023.2244757
29. Aghaei A, Aggarwal A, Zhang R, Li X, Qiao S. Resilience resources and coping strategies of COVID-19 female long haulers: A qualitative study. Front Public Health. 2022;10:970378. doi: 10.3389/fpubh.2022.970378
30. Kelly MP, Barker M. Why is changing health-related behaviour so difficult? Public Health. 2016;136:109-116. doi: 10.1016/j.puhe.2016.03.030
31. Mawditt C, Sacker A, Britton A, Kelly Y, Cable N. The stability of health-related behaviour clustering during mid-adulthood and the influence of social circumstances on health-related behaviour change. Prev Med. 2019;121:141-148. doi: 10.1016/j.ypmed.2019.02.009
32. Costa ACDS, Menon V, Phadke R, et al. Mental health in the post COVID-19 era: Future perspectives. Einstein (Sao Paulo). 2022;20:eCE6760. doi: 10.31744/einstein_journal/2022CE6760
Об авторе
А. О. БаргРоссия
к.соц.н., доцент кафедры социологии
ул. Букирева, д. 15, г. Пермь, 614990, Пермский край
Рецензия
Для цитирования:
Барг А.О. Здоровьесохранные практики россиян при постковидном синдроме. Здоровье населения и среда обитания – ЗНиСО. 2023;31(10):28-35. https://doi.org/10.35627/2219-5238/2023-31-10-28-35
For citation:
Barg A.O. Health Preserving Practices of Russians with Post-COVID-19 Syndrome. Public Health and Life Environment – PH&LE. 2023;31(10):28-35. (In Russ.) https://doi.org/10.35627/2219-5238/2023-31-10-28-35









.png)



























