Перейти к:
Гнойные бактериальные менингиты в Российской Федерации: эпидемиология и вакцинопрофилактика
https://doi.org/10.35627/2022-30-12-73-80
Аннотация
Введение. Гнойные бактериальные менингиты (ГБМ) и генерализованные формы менингококковой инфекции (ГФМИ) не теряют своей актуальности во всем мире из-за высоких показателей летальности и инвалидизации, а также периодического возникновения вспышек менингококковой инфекции.
Цель исследования: выявить эпидемиологические особенности ГБМ и ГФМИ в Российской Федерации (РФ) на современном этапе и осветить проблему вакцинопрофилактики.
Материалы и методы. Сбор данных осуществляли на базе Российского Референс-центра по мониторингу за бактериальными менингитами ФБУН ЦНИИЭ Роспотребнадзора по персонифицированной системе учета случаев ГБМ, включающих ГФМИ и ГБМ неменингококковой и неясной этиологии (ГБМНМиНЭ). Получена информация о 28 440 случаях ГБМ.
Результаты. Установлено, что в 84 % случаев ГБМ причинами являются 3 патогена: менингококк, пневмококк и гемофильная палочка. Наиболее уязвимой возрастной группой по заболеваемости менингитами, вызванными этими патогенами, являются дети до 5 лет. При общем снижении заболеваемости ГБМ в РФ за период 2010–2019 гг. заболеваемость пневмококковым менингитом (ПМ), а также ГФМИ в конце изучаемого периода возрастает. В возрастном аспекте за 10-летний период наблюдения отмечается: 1) снижение заболеваемости детей и рост показателя заболеваемости ГФМИ среди подростков и молодых взрослых; 2) рост заболеваемости ПМ взрослых и отсутствие тенденции к снижению заболеваемости среди детей; 3) отсутствие тенденции к снижению заболеваемости детей менингитом, вызванным гемофильной палочкой.
Заключение. Организация в РФ эпидемиологического мониторинга в системе эпидемиологического надзора за ГБМ в 2010 г., его апробация и проведение в течение 12-летнего периода позволили проследить динамику заболеваемости, летальности и смертности при ГБМ, а также определить возрастные группы риска. Для снижения бремени болезни целесообразным представляется дальнейшее совершенствование существующих в РФ программ вакцинации.
Ключевые слова
Для цитирования:
Королёва М.А., Грицай М.И., Королева И.С., Акимкин В.Г., Мельникова А.А. Гнойные бактериальные менингиты в Российской Федерации: эпидемиология и вакцинопрофилактика. Здоровье населения и среда обитания – ЗНиСО. 2022;30(12):73-80. https://doi.org/10.35627/2022-30-12-73-80
For citation:
Koroleva M.A., Gritsay M.I., Koroleva I.S., Akimkin V.G., Melnikova A.A. Purulent Bacterial Meningitis in the Russian Federation: Epidemiology and Immunization. Public Health and Life Environment – PH&LE. 2022;30(12):73-80. (In Russ.) https://doi.org/10.35627/2022-30-12-73-80
Введение. Менингит является глобальной проблемой общественного здравоохранения и затрагивает людей всех возрастов во всех странах мира, развиваясь в виде отдельных случаев, вспышек и эпидемий [1]. Это опасное для жизни заболевание, представленное воспалением оболочек, окружающих головной и спинной мозг, главным образом вызванное бактериями и вирусами. Причинами менингита могут быть грибы и паразиты, а также неинфекционные факторы, включая некоторые лекарства, рак и аутоиммунные заболевания [2].
Гнойный бактериальный менингит (ГБМ) является одной из самых опасных для жизни и наиболее инвалидизирующих форм менингита [3][4], поскольку он может привести к смерти в течение 24 часов и оставить каждого пятого выжившего с пожизненной инвалидностью. Многие случаи заболевания и смерти от менингита в настоящее время можно предотвратить с помощью вакцин, однако достижение целей в борьбе с менингитом существенно отстает от темпов борьбы с другими вакциноуправляемыми инфекциями [5–8]. Несмотря на значительный прогресс в борьбе с ГБМ за последние 20 лет, в 2017 г. было зарегистрировано 5 миллионов новых случаев и 290 000 смертей от менингита [9]. Хотя менингит поражает лиц всех возрастов, наибольшему риску подвержены дети младшего возраста: около половины случаев заболевания и смерти происходят среди детей в возрасте до 5 лет. Сепсис, связанный с менингитом, может привести к тяжелым физическим (ампутация конечностей, рубцы на коже, артриты и др.), неврологическим (потеря слуха, потеря зрения, умственная отсталость, параличи и др.) и психологическим последствиям (фобии, депрессия, расcтройство поведения и др.), которые оказывают значительное эмоциональное, социальное и финансовое воздействие на отдельных людей, семьи и сообщества [10]. В 2017 г. глобальный ущерб от менингита оценивался на уровне свыше 20 миллионов лет здоровой жизни (годы, утраченные в результате преждевременной смертности, добавленные к годам, утраченным из-за нетрудоспособности) [11].
Главными этиологическими агентами ГБМ у детей и взрослых являются менингококк (Neisseria meningitidis, N. meningitidis), пневмококк (Streptococcus pneumoniae, S. pneumoniae) и гемофильная палочка (Haemophilus influenzae, H. influenzae) [12]. В мае 2017 г. более 50 представителей правительств, глобальных организаций здравоохранения, органов общественного здравоохранения, научных кругов, частного сектора и гражданского общества предложили принять глобальную концепцию «Победить менингит к 2030 году» [13]. ВОЗ поддержала инициативу и составила дорожную карту по реализации программных действий [14–19].
В нашей стране в 1973 году на базе ФБУН «ЦНИИ эпидемиологии» создан Всесоюзный центр по менингококковой инфекции (МИ), организация которого связана с именем В.И. Покровского, много лет занимавшегося изучением проблем МИ и ГБМ. На сегодня в Российской Федерации (РФ) официальному учету подлежит генерализованная форма менингококковой инфекции (ГФМИ), а с 2010 г. налажен эпидемиологический мониторинг за ГБМ любой этиологии на базе российского Референс-центра по мониторингу за бактериальными менингитами (РЦБМ) ФБУН «ЦНИИ эпидемиологии» Роспотребнадзора. Главными принципами системы эпидемиологического мониторинга явились: персонифицированный учет каждого случая ГБМ, результативная лабораторная диагностика, изучение фенотипических свойств основных возбудителей ГБМ и их чувствительности к антибактериальным препаратам (АБП), а также характеристика штаммов N. meningitidis с использованием мультилокусного секвенированиятипирования (МЛСТ) и полногеномного секвенирования. Предложенный комплекс организационных мер, направленных на повышение результативности лабораторной диагностики ГБМ, позволил повысить процент этиологического подтверждения диагноза практически в 2 раза, с 37 % в 2010 г. до 63 % в 2019 г., что значительно повлияло на возможность получения детальной информации о менингитах, вызванных отдельными патогенами.
Целью работы явилось выявление эпидемиологических особенностей ГБМ и ГФМИ в РФ на современном этапе, а также освещение проблемы вакцинопрофилактики этих заболеваний в нашей стране.
Материалы и методы. Сбор данных осуществляли на базе РЦБМ по персонифицированной системе учета случаев ГБМ, включающих ГФМИ и ГБМ неменингококковой и неясной этиологии (ГБМНМиНЭ). Проведение мониторинга регламентировано информационным письмом Роспотребнадзора № 01/9620-0-32 от 29.06.2010 «О взаимодействии территориальных органов Роспотребнадзора с Референс-центром по мониторингу за бактериальными менингитами» (новая редакция: информационное письмо Роспотребнадзора № 02/12355-2022-27 от 10.06.2022 «О результатах мониторинга за заболеваемостью менингококковой инфекцией и бактериальными менингитами в Российской Федерации»). На основании письма в РЦБМ поступают отчетные формы с персонифицированными данными обо всех выявленных в течение года случаях ГБМ со всех территориальных образований страны (85 регионов), а также биоматериал от больных. Всего получена информация о 28 440 случаях ГБМ. Проведен ретроспективный анализ полученных данных. Накопление, корректировку, систематизацию исходной информации и визуализацию полученных результатов осуществляли в электронных таблицах Microsoft Office Excel 2011. Статистический анализ проводили с использованием программы IBM SPSS Statistics v.26 (разработчик – IBM Corporation). Номинальные данные описывали с указанием абсолютных значений и процентных долей. Сравнение номинальных данных проводили при помощи критерия χ2 Пирсона. Если полученное значение критерия χ2 превышало критическое, делали вывод о наличии статистической взаимосвязи между изучаемым фактором риска и исходом при соответствующем уровне значимости и выполняли posthocанализ (апостериорные сравнения групп попарно).
Результаты. Из 28 440 случаев ГБМ 48,8 % подтверждены лабораторно с определением этиологического агента. Установлено, что в 84 % подтвержденных случаев ГБМ этиологическими причинами оказались 3 патогена: менингококк, пневмококк и гемофильная палочка, из них половину случаев вызвал менингококк (48,1 %) (рис. 1).
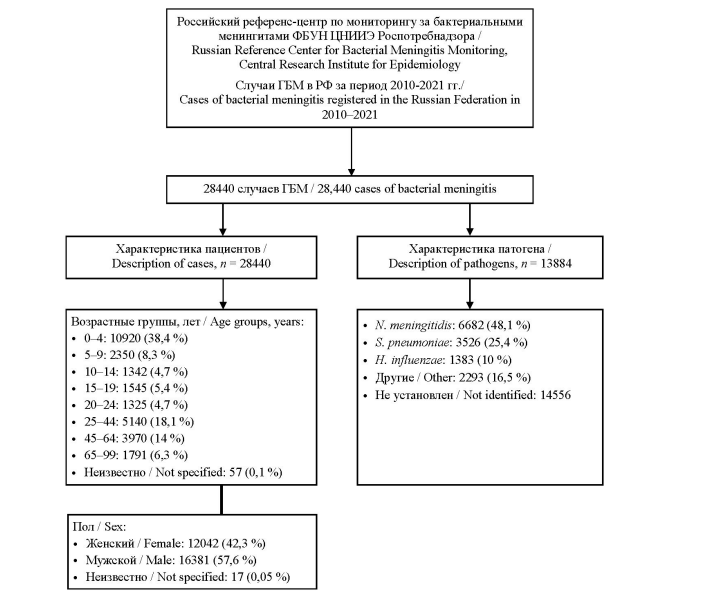
Рис. 1. Блок-схема базовых характеристик ГБМ в РФ на основании данных РЦБМ
Fig. 1. Block diagram of the basic characteristics of bacterial meningitis in the Russian Federation based on data
of the Reference Center for Bacterial Meningitis Monitoring
Заболеваемость ГБМ в РФ за период 2010– 2021 гг. имеет тенденцию к снижению. В 2017 г. показатель заболеваемости ГФМИ повысился, составив 0,48 на 100 тыс. населения наряду с 0,45 на 100 тыс. населения в 2016 г. В 2018 и 2019 гг. показатель заболеваемости продолжил расти, составив 0,56 и 0,6 на 100 тыс. населения соответственно. В 2020–2021 гг. показатели заболеваемости ГБМ, ГФМИ, ГБМНМиНЭ снизились более чем в 2 раза, что, по всей вероятности, связано с разобщением населения в результате мероприятий, направленных на борьбу с новой коронавирусной инфекцией (рис. 2).
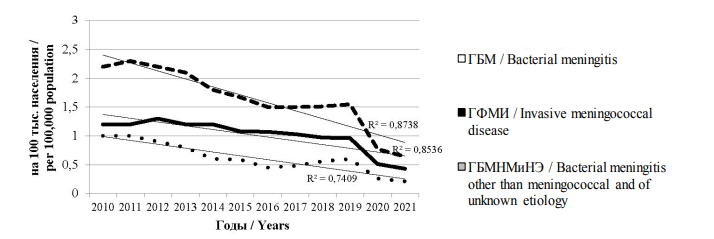
Рис. 2. Динамика заболеваемости ГБМ, ГФМИ и ГБМНМиНЭ в РФ за период 2010–2021 гг.
Fig. 2. Incidence rates of bacterial meningitis, invasive meningococcal disease, and bacterial meningitis other than
meningococcal and of unknown etiology in the Russian Federation in 2010–2021
Впервые на основании проводимого мониторинга удалось установить показатели заболеваемости пневмококковым менингитом (ПМ) и менингитом, вызванным гемофильной палочкой (ГМ) в РФ. За период 2010–2019 гг. тенденция заболеваемости ПМ повышалась, однако в 2020–2021 гг. показатель значительно снизился в результате мероприятий, направленных на борьбу с новой коронавирусной инфекцией. Заболеваемость ГМ не имела тенденции к росту или снижению на протяжении всего периода исследования (рис. 3).
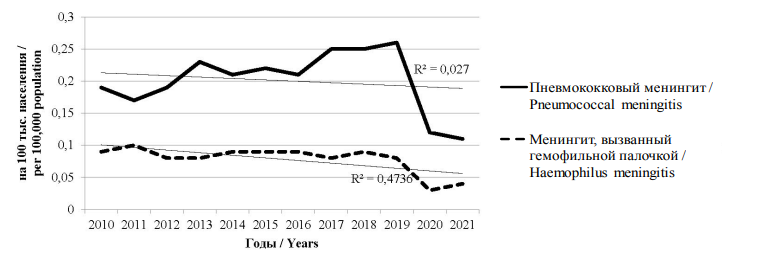
Рис. 3. Динамика заболеваемости пневмококковым менингитом и менингитом, вызванным гемофильной палочкой
в РФ, за период 2010–2021 гг.
Fig. 3. Incidence rates of pneumococcal meningitis and Haemophilus meningitis in the Russian Federation in 2010–2021
Самая большая доля заболевших ГБМ (38,4 %) пришлась на детей до 5 лет (рис. 1). Заболеваемость ГФМИ детей (лица до 15 лет во всех возрастных группах: 0–4 года, 5–9 лет, 10–14 лет) имела тенденцию к снижению и на протяжении всего периода наблюдения была в 5–13 раз выше, чем заболеваемость взрослых (рис. 4).
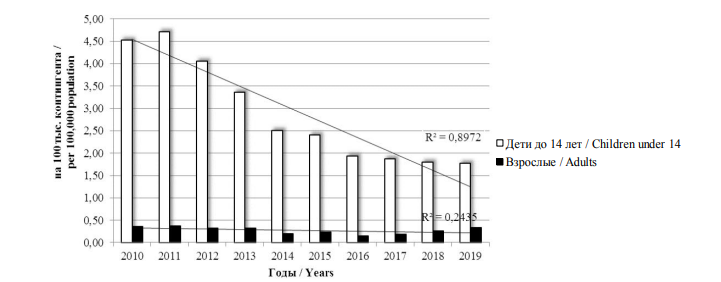
Рис. 4. Динамика заболеваемости ГФМИ среди детей и взрослых в РФ за период 2010–2019 гг.
Fig. 4. Incidence rates of invasive meningococcal disease among children and adults in the Russian Federation in 2010–2019
Среди лиц старше 15 лет наивысшие показатели заболеваемости отмечены у подростков 15–19 лет и молодых взрослых 20–24 лет. При этом за период 2016–2019 гг. в этих возрастных группах наблюдалось повышение заболеваемости в 2,4 и 2,6 раза соответственно. Таким образом, рост показателя заболеваемости произошел за счет вовлечения в эпидемический процесс подростков и молодых взрослых, что является одним из предвестников осложнения эпидемической ситуации по МИ.
Заболеваемость ПМ детей оказалась выше заболеваемости взрослых в 2–3 раза и не имела тенденции к росту или снижению. Одновременно с этим отмечена тенденция к росту заболеваемости взрослых (рис. 5).
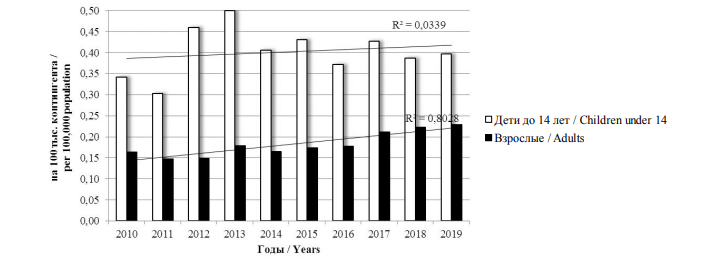
Рис. 5. Динамика заболеваемости ПМ среди детей и взрослых в РФ за период 2010–2019 гг.
Fig. 5. Incidence rates of pneumococcal meningitis among children and adults in the Russian Federation in 2010–2019
Заболеваемость ГМ детей, в том числе самой уязвимой возрастной группы 0–4 года, не имела тенденции к снижению и в 37–106 раз превышала заболеваемость взрослых.
За 12 лет в РФ от ГБМ умерли 3983 человека, общий показатель летальности составил 14 %. Несмотря на общее снижение заболеваемости ГБМ, смертность и летальность в доковидный период не имели тенденцию к снижению (рис. 6, 7).
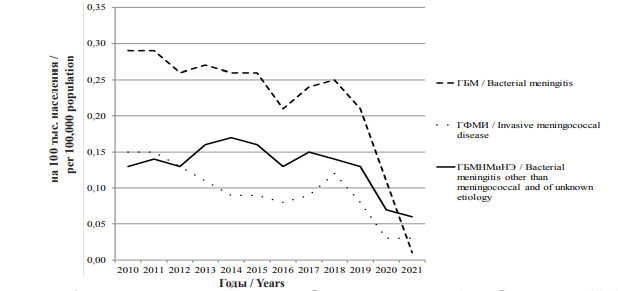
Рис. 6. Динамика смертности ГБМ, ГФМИ и ГБМНМиНЭ в РФ за период 2010–2021 гг.
Fig. 6. Mortality rates of bacterial meningitis, invasive meningococcal disease, and bacterial meningitis other than
meningococcal and of unknown etiology in the Russian Federation in 2010–2021
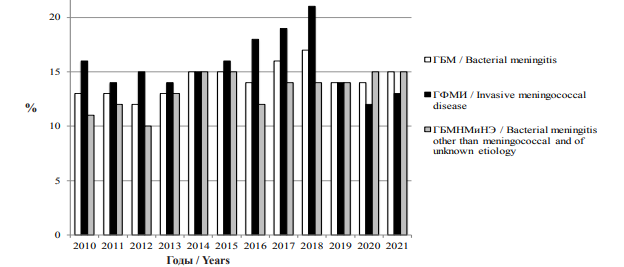
Рис. 7. Динамика летальности ГБМ, ГФМИ и ГБМНМиНЭ в РФ за период 2010–2021 гг.
Fig. 7. Fatality of bacterial meningitis, invasive meningococcal disease, and bacterial meningitis other than meningococcal and
of unknown etiology in the Russian Federation in 2010–2021
Показатели летальности при ГФМИ и ПМ оказались выше (в среднем 16 и 18 % соответственно), чем при ГМ (8 %) (рис. 8).
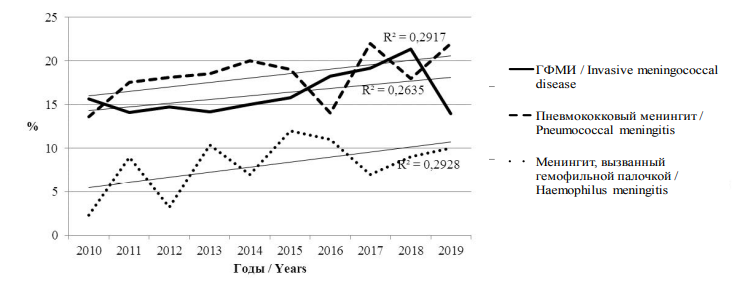
Рис. 8. Динамика летальности при ГФМИ, пневмококковом менингите и менингите, вызванном
гемофильной палочкой, в РФ за период 2010–2019 гг.
Fig. 8. Fatality of invasive meningococcal disease, pneumococcal and Haemophilus meningitis
in the Russian Federation in 2010–2019
Как было показано нами ранее, установлено статистически значимое (p < 0,05) превышение частоты летального исхода при ГФМИ: в Южном федеральном округе (ЮФО) РФ (21,2 %), СевероКавказском ФО (СКФО) (20,9 %) и Приволжском ФО (ПФО) (17,9 %) по сравнению с Центральным (ЦФО) (12,8 %) и Северо-Западным (СЗФО) ФО (12,2 %); среди заболевших в возрастной группе от 65 лет и старше (32 %) по сравнению с остальными возрастными группами взрослых и детей; среди женщин (17 %) по сравнению с мужчинами (14,1 %); среди жителей сельской местности (17,8 %) по сравнению с городскими жителями (14,6 %); среди пенсионеров (24,8 %) по сравнению с лицами другого социального статуса; при менингококцемии (27,1 %) по сравнению с менингитом (7,8 %) и смешанной формой (12,4 %) [20].
Кроме того, нами был также выполнен анализ зависимости частоты летального исхода при ПМ от различных параметров, а именно: ФО РФ, возрастной группы и социального статуса заболевшего. В результате posthoc анализа было установлено статистически значимое увеличение частоты летального исхода при ПМ в ПФО (27 %) по сравнению с другими ФО; среди заболевших в возрастных группах от 65 лет и старше (38 %), 45–64 лет (26 %), 25–44 года (17 %), детей до 5 лет (13 %) по сравнению с более старшими детьми; среди пенсионеров (33 %) и неработающих лиц (23 %) по сравнению с лицами другого социального статуса (неорганизованные и организованные дети, учащиеся, служащие, работающие).
Летальность при ГМ составила в среднем за весь период наблюдения 8 % среди детей. Частота летального исхода при ГМ была статистически значимо выше в ПФО (12 %), Сибирском ФО (15 %) и Дальневосточном ФО (18,5 %) по сравнению с ЦФО и СЗФО; среди неорганизованных детей (9 %) по сравнению с организованными.
Обсуждение. В результате проведенного наблюдения показано, что в 84 % случаев ГБМ причинами являются 3 вакциноуправляемые инфекции – менингококковая, пневмококковая и гемофильная, что соответствует мировым тенденциям. Наиболее уязвимой возрастной группой по заболеваемости ГБМ являются дети до 5 лет. При общем снижении заболеваемости ГБМ в РФ за период 2010–2019 гг. смертность и летальность не имели тенденции к снижению, а заболеваемость ПМ, а также ГФМИ в доковидный период возрастала. Кроме того, по официальным данным за 2019 г. МИ занимает 1-е место по причинам смертности детей до 17 лет от инфекционной патологии [20]. Показатели летальности достигают высоких цифр. Каждый 5-й случай ГФМИ у ребенка до 5 лет и взрослого 45–64 лет, а также каждый 3-й случай у лиц старше 65 лет заканчивались летальным исходом; каждый 2–4-й случай ПМ в возрасте больного от 45 лет и старше закончился смертью больного.
В возрастном аспекте за 10-летний доковидный период наблюдения отмечается:
- снижение заболеваемости детей и рост показателя заболеваемости ГФМИ среди подростков и молодых взрослых в 2,4 и 2,6 раза соответственно;
- рост заболеваемости ПМ взрослых и отсутствие к снижению заболеваемости среди детей;
- отсутствие тенденции к снижению заболеваемости детей менингитом, вызванным гемофильной палочкой.
Экспертами ВОЗ констатировано, что главной мерой борьбы с менингококковой, пневмококковой и гемофильной инфекцией и, таким образом, с ГБМ на сегодня является вакцинопрофилактика. Полученные нами данные позволили сделать заключение о необходимости расширения вакцинопрофилактики менингококковой, пневмококковой, гемофильной инфекции в РФ. Целесообразность плановой вакцинопрофилактики МИ обусловлена высокой вероятностью возникновения вспышек, что и реализовалось в РФ в 2019 г. [21], а также появлением других предвестников эпидемиологического неблагополучия в отношении МИ, указывающих на возможную угрозу возникновения очередного периодического подъема заболеваемости [20].
На сегодня в РФ вакцинация против МИ включена в Календарь профилактических прививок по эпидемическим показаниям РФ с 2001 г. только среди ограниченных контингентов риска. Результаты проведенного исследования позволили обосновать необходимость оптимизации системы мер вакцинопрофилактики МИ в межэпидемический период, что регламентировано в изданном документе СП 3.1.3542–181 : включить в порядок вакцинации по эпидемическим показаниям лиц, контактировавших с больным в очагах МИ, а также лиц из групп высокого риска инфицирования и заболевания. В настоящее время в очаге проводится экстренная вакцинация всех контактных в отличии от предыдущей версии документа 2009 г., согласно которой вакцинация проводилась при возникновении вторичного инвазивного заболевания в течение одного месяца. Также новая версия документа предусматривает иммунопрофилактику МИ среди лиц из групп риска. Ранее такая тактика отсутствовала. Внедрение в практику здравоохранения СП 3.1.3542–18 привело к увеличению охвата населения вакцинацией в 2,5 раза со 175 715 человек в 2018 г. до 435 343 человек в 2021 г. (формы № 5 Федерального статистического наблюдения «Сведения о профилактических прививках» за 2018–2021 гг.).
Вакцинация против пневмококковой инфекции детей введена в Национальный календарь профилактических прививок РФ с 2014 г. Согласно сведениям о профилактических прививках из Формы № 5, от пневмококковой инфекции в 2020 г. было привито 2,8 млн человек, из которых 49 % дети (1,5 млн). Несмотря на хороший охват вакцинацией, в РФ остаются регионы с охватом ниже 95 %, например в Чеченской республике и Республике Саха (Якутия) охват составил по 52 %, в Свердловская области – 69 %, в Забайкальском крае – 79 % и т. д.
Вакцинопрофилактика взрослого населения против пневмококковой инфекции регламентирована Календарем профилактических прививок по эпидемическим показаниям РФ среди групп риска. Однако, как было показано рядом исследователей, охват прививками взрослого населения составил менее 1 % при необходимом 10 % охвате, в то время как в США охват вакцинацией пожилых лиц достигает 40 %, в некоторых странах Европы – более 70 % [22]. Вакцинопрофилактика гемофильной инфекции включена в Календарь профилактических прививок по эпидемическим показаниям РФ с 2010 г. среди групп риска. Согласно данным Формы № 5 от гемофильной инфекции в 2020 г. было привито всего 700 000 детей. При этом важность вакцинопрофилактики гемофильной инфекции подтверждается включением ее в программы рутинной вакцинации почти всех стран мира. Согласно Дорожной карте по менингиту ВОЗ из числа многонаселенных стран мира лишь Китай, Таиланд и Россия к 2020 г. не проводили плановую вакцинацию всех детей против гемофильной инфекции [11]. В 2021 г. рекомендации по вакцинации всех детей против гемофильной инфекции нашли свое отражение в новом Приказе Минздрава России от 6 декабря 2021 г. № 1122н «Об утверждении национального календаря профилактических прививок, календаря профилактических прививок по эпидемическим показаниям и порядка проведения профилактических прививок».
Заключение. Организация в РФ эпидемиологического мониторинга в системе эпидемиологического надзора за ГБМ в 2010 г., его апробация и проведение в течение 12-летнего периода позволили проследить динамику заболеваемости, летальности и смертности при ГБМ, а также определить возрастные группы риска. Для снижения бремени болезни целесообразным представляется дальнейшее совершенствование существующих в РФ программ вакцинации. Перспективным является расширение групп риска при вакцинации против менингококковой и пневмококковой инфекции в рамках календаря профилактических прививок по эпидемическим показаниям, а также внесение в Национальный календарь профилактических прививок вакцинации против менингококковой инфекции детей. Предложения отражены в Распоряжении Правительства РФ от 29 марта 2021 г. № 774-р, утверждающем план мероприятий по реализации Стратегии развития иммунопрофилактики инфекционных болезней на период до 2035 г.
1. СП 3.1.3542–18 «Профилактика менингококковой инфекции», утв. постановлением Главного государственного санитарного врача Российской Федерации от 20 декабря 2018 года № 52, утратило силу с 1 сентября 2021 года на основании постановления Главного государственного санитарного врача Российской Федерации от 28 января 2021 года № 4 «Об утверждении санитарных правил и норм СанПиН 3.3686–21 “Санитарно-эпидемиологические требования по профилактике инфекционных болезней”».
Список литературы
1. GBD 2016 Meningitis Collaborators. Global, regional, and national burden of meningitis, 1990–2016: a systematic analysis for the Global Burden of Disease Study 2016. Lancet Neurol. 2018;17(12):1061-1082. doi: 10.1016/S1474-4422(18)30387-9
2. Rajasingham R, Smith RM, Park BJ, et al. Global burden of disease of HIV-associated cryptococcal meningitis: an updated analysis. Lancet Infect Dis. 2017;17(8):873-881. doi: 10.1016/S1473-3099(17)30243-8
3. van de Beek D. Progress and challenges in bacterial meningitis. Lancet. 2012;380(9854):1623-1624. doi: 10.1016/S0140-6736(12)61808-X
4. McIntyre PB, O'Brien KL, Greenwood B, van de Beek D. Effect of vaccines on bacterial meningitis worldwide. Lancet. 2012;380(9854):1703-1711. doi: 10.1016/S0140-6736(12)61187-8
5. Bacterial Meningitis. Atlanta: Centers for Disease Control and Prevention. Accessed July 12, 2022. https://www.cdc.gov/meningitis/bacterial.html
6. Epidemiology of meningitis caused by Neisseria me ningitidis, Streptococcus pneumoniae, and Haemophilus influenza. In: WHO/IVB.11.09. Laboratory Methods for the Diagnosis of Meningitis caused by Neisseria meningitidis, Streptococcus pneumoniae, and Haemophilus influenza: WHO Manual. 2nd ed. Atlanta: Centers for Disease Control and Prevention. Accessed July 12, 2022. https://www.cdc.gov/meningitis/lab-manual/chpt02-epi.html
7. VaccinePreventable Diseases Surveillance Standards. Overview of VPD Surveillance Principles. Geneva: World Health Organization; 2018. Accessed July 12, 2022. https://cdn.who.int/media/docs/default-source/immunization/vpd_surveillance/vpd-surveillance-stan-dards-publication/who-surveillancevaccinepreventa-ble-01-overview-r2.pdf?sfvrsn=932d9e08_8&downloa-d=true
8. Wahl B, O'Brien KL, Greenbaum A, et al. Burden of Streptococcus pneumoniae and Haemophilus influenzae type b disease in children in the era of conjugate vaccines: global, regional, and national estimates for 2000–15. Lancet Glob Health. 2018;6(7):e744-e757. doi: 10.1016/S2214-109X(18)30247-X
9. Institute for Health Metrics and Evaluation (IHME). Findings from the Global Burden of Disease Study 2017. Seattle, WA: IHME; 2018. Accessed July 12, 2022. https://www.healthdata.org/sites/default/files/files/policy_report/2019/GBD_2017_Booklet.pdf
10. Edmond K, Clark A, Korczak VS, Sanderson C, Griffiths UK, Rudan I. Global and regional risk of disabling sequelae from bacterial meningitis: a systematic review and meta-analysis. Lancet Infect Dis. 2010;10(5):317-328. doi: 10.1016/S1473-3099(10)70048-7
11. Defeating Meningitis by 2030: Baseline Situation Analysis. Geneva: World Health Organization; 2019. Accessed July 12, 2022. https://cdn.who.int/media/docs/default-source/documents/health-topics/meningitis/bsa_20feb2019473fd679-4af3-4406-9eb9-6f95540a1c14.pdf?sfvrsn=4812bd88_1&download=true
12. Oordt-Speets AM, Bolijn R, van Hoorn RC, Bhavsar A, Kyaw MH. Global etiology of bacterial meningitis: A systematic review and meta-analysis. PLoS One. 2018;13(6):e0198772. doi: 10.1371/journal.pone.0198772
13. Meningitis Research Foundation. A Global Vision for Meningitis by 2030 and an Action Plan to get there: Report. Wilton Park, UK; 2017. Accessed July 12, 2022. https://www.wiltonpark.org.uk/wp-content/uploads/WP1521-Report.pdf
14. 14th Annual meeting on surveillance, preparedness and response to meningitis outbreaks in Africa & 4th Annual MenAfriNet partners’meeting: Ouagadougou, Burkina Faso, September, 12–15 2017. Geneva: World Health Organization; 2017.
15. Defeating Meningitis by 2030: Developing a Global Road Map. Report of the extended Technical Taskforce meeting, February 27 – March 1, 2019. Wilton Park: United Kingdom; 2019. Accessed July 12, 2022. https://www.wiltonpark.org.uk/wp-content/uploads/WP1675-Report-.pdf
16. Meningitis Research Foundation. Responses from the Meningitis Research Foundation consultation on the Global Roadmap to Defeat Meningitis. Bristol: Me-ningitis Research Foundation; 2019. Accessed July 12, 2022. https://www.meningitis.org/getmedia/36018fd6-61d2-4a61-895b-36cc7512bcf9/Meningitis-2030-Con-sultation-public-survey-responses-FINAL
17. Проект тринадцатой общей программы работы ВОЗ на 2019–2023 гг. Женева: Всемирная организация здравоохранения, 2018. [Электронный ресурс] Режим доступа: https://apps.who.int/gb/ebwha/pdf_fi-les/WHA71/A71_4-ru.pdf?ua=1 (дата обращения: 12.07.2022).
18. Sustainable development goals. New York (NY): United Nations. Accessed July 12, 2022. https://www.un.org/sustainabledevelopment/sustainable-de-velopment-goals/
19. Defeating Meningitis by 2030: A Global Road Map. Geneva: World Health Organization; 2021. Accessed July 12, 2022. https://www.who.int/publications/i/item/9789240026407
20. Королева М.А., Грицай М.И., Королева И.С., Мельникова А.А. Менингококковая инфекция в Российской Федерации: десятилетнее наблюдение // Эпидемиология и инфекционные болезни. Актуальные вопросы. 2022. Т. 12. № 2. С. 6–11. doi: 10.18565/epidem.2022.12.2.6-11
21. Королева М.А., Грицай М.И., Миронов К.О., Ярыгина Е.А., Валдохина А.В., Янушевич Ю.Г. и др. Эпидемиологические проявления вспышки менингококковой инфекции, обусловленной Neisseria meningitidis серогруппы А, в Новосибирске в 2019 г. Эпидемиология и инфекционные болезни. Актуальные вопросы. 2021. Т. 11. № 2. С. 13–21. doi: 10.18565/epidem.2021.11.2.13-21
22. Брико Н.И., Цапкова Н.Н., Батыршина Л.Р. и др. Проблемы вакцинопрофилактики взрослого населения // Эпидемиология и вакцинопрофилактика. 2018. Т. 17. № 2 (99). С. 4–15.
Об авторах
М. А. КоролёваРоссия
Королёва Мария Александровна – к.м.н., старший научный сотрудник лаборатории эпидемиологии менингококковой инфекции и гнойных бактериальных менингитов
ул. Новогиреевская, д. 3а, г. Москва, 111123
М. И. Грицай
Грицай Мария Игоревна – аспирант лаборатории эпидемиологии менингококковой инфекции и гнойных бактериальных менингитов
ул. Новогиреевская, д. 3а, г. Москва, 111123
И. С. Королева
Королева Ирина Станиславовна – д.м.н., заведующий лабораторией эпидемиологии менингококковой инфекции и гнойных бактериальных менингитов
ул. Новогиреевская, д. 3а, г. Москва, 111123
В. Г. Акимкин
Акимкин Василий Геннадьевич – академик РАН, д.м.н., профессор, директор
ул. Новогиреевская, д. 3а, г. Москва, 111123
А. А. Мельникова
Мельникова Альбина Андреевна – к.м.н., заместитель начальника
Вадковский пер., д. 18, стр. 7, г. Москва, 127994
Дополнительные файлы
Рецензия
Для цитирования:
Королёва М.А., Грицай М.И., Королева И.С., Акимкин В.Г., Мельникова А.А. Гнойные бактериальные менингиты в Российской Федерации: эпидемиология и вакцинопрофилактика. Здоровье населения и среда обитания – ЗНиСО. 2022;30(12):73-80. https://doi.org/10.35627/2022-30-12-73-80
For citation:
Koroleva M.A., Gritsay M.I., Koroleva I.S., Akimkin V.G., Melnikova A.A. Purulent Bacterial Meningitis in the Russian Federation: Epidemiology and Immunization. Public Health and Life Environment – PH&LE. 2022;30(12):73-80. (In Russ.) https://doi.org/10.35627/2022-30-12-73-80









.png)



























